Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
 Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
 Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
 Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
El tendón de Aquiles, por su relevancia biomecánica en la marcha y el deporte, se ve expuesto continuamente a un elevado estrés funcional. Cuando sobrepasa su límite, nace una tendinitis que, de no tratarse adecuadamente, puede cronificarse y entorpecer seriamente la vida diaria o el desempeño deportivo.
Desde los inicios de las ondas de choque, hemos conseguido dar un paso firme para ofrecer alivio a quienes conviven con esta afección. A lo largo de este artículo, desgranaremos cada detalle esencial de la tendinopatía aquílea y destacaremos cómo la terapia de ondas de choque, puede ofrecer una salida prometedora para personas de diferentes perfiles.Nuestro objetivo es que comprendas la magnitud de tu problema y veas que existe un sendero claro para mejorar.
Tabla de Contenido
ÍNDICE
- Significado de la Tendinopatía Aquílea y Su Impacto en la Vida Diaria
- Factores Etiológicos: ¿Por Qué se Lesiona el Tendón de Aquiles?
- Perspectiva Clínica y Sintomatología Detallada
- Evaluaciones Diagnósticas
- Abordajes Terapéuticos Tradicionales
- Ondas de Choque: Concepto, Mecanismo y Tipos
- Revisión de la Evidencia Científica
- Procedimiento de la Terapia con Ondas de Choque
- Preguntas Frecuentes
- Protocolos de Rehabilitación y Recomendaciones Posteriores
- Conclusiones y Perspectivas de Futuro
1. Significado de la Tendinopatía Aquílea y Su Impacto en la Vida Diaria
La tendinopatía aquílea o Tendinitis del tendón de Aquiles se define como un proceso patológico que abarca dolor, rigidez y, en muchos casos, cambios degenerativos en la estructura interna del tendón de Aquiles. Su impacto trasciende el ámbito deportivo: profesionales de oficina que caminan durante la jornada, personas mayores que intentan mantener su rutina de ejercicio o jóvenes que practican deporte de manera ocasional pueden enfrentarse a un dolor que, paulatinamente, condiciona su día a día.
La función primordial del tendón de Aquiles radica en transmitir la potencia de la musculatura de la pantorrilla (sóleo y gemelos) hacia el pie, posibilitando el empuje para saltar, correr o andar con agilidad. Cuando este tejido comienza a fallar por exceso de carga o mala recuperación, la calidad de vida puede verse seriamente mermada. Levantarse de la cama y sentir un dolor punzante al apoyar el talón puede ser muy limitante. De ahí la importancia de conocer los avances en el tratamiento de esta lesión.
2. Factores Etiológicos: ¿Por Qué se Lesiona el Tendón de Aquiles?
Son múltiples los condicionantes que predisponen al tendón de Aquiles a la lesión. Si bien la práctica deportiva intensa concentra buena parte de los casos, no es la única culpable. A continuación, profundizamos en los factores que emergen con claridad de la literatura y de la práctica clínica:
- Sobrecargas Repetitivas: Someter al tendón a un entrenamiento sin descanso adecuado, aumentando el kilometraje o la intensidad de forma muy rápida, es un error frecuente en corredores noveles.
- Biomecánica Alterada: Un defecto en la pisada o una alineación anómala de la extremidad inferior, con pronación o supinación excesiva, incrementa las fuerzas de tracción sobre el Aquiles.
- Edad y Cambios Degenerativos: Con el paso de los años, el riego sanguíneo del tendón se reduce, y las microfibras se vuelven menos flexibles. Cualquier sobreesfuerzo puede desencadenar microtraumatismos que no sanan correctamente.
- Errores en el Calzado: Unas zapatillas con una suela desgastada o que no proporcionen la amortiguación necesaria pueden contribuir a la aparición de microlesiones tendinosas.
- Condicionantes Metabólicos: Hay estudios que vinculan ciertas enfermedades crónicas (como la diabetes) con una mayor predisposición a lesiones de tendón, posiblemente por alteración en la vascularización y la cicatrización.
3. Perspectiva Clínica y Sintomatología
El cuadro sintomático suele presentar un patrón cíclico: los primeros pasos al levantarse de la cama o después de estar sentado un rato suelen ser extremadamente molestos, describiendo los pacientes una rigidez intensa alrededor de la zona dolorida. Al “calentar” la articulación, el dolor puede aliviarse temporalmente, pero reaparece tras un periodo prolongado de actividad o al finalizar la jornada.
- Localización del Dolor:
- Tendinopatía de Porción Media: Entre 2 y 6 centímetros por encima de la inserción en el calcáneo.
- Tendinopatía Insercional: Justo en el borde posterior del calcáneo, a veces acompañada de una bursitis retrocalcánea.
- Sensaciones de Engrosamiento: A menudo, el tendón puede palparse más grueso o con nódulos. Esto indica la presencia de cambios estructurales, como microdegeneraciones.
- Respuesta a la Palpación: La presión directa sobre el área afectada desencadena dolor, lo que ayuda a delimitar la zona lesionada y diferenciar entre una tendinopatía de porción media o insercional.
4. Evaluaciones Diagnósticas
Para un diagnóstico certero es fundamental apoyarse en técnicas de imagen que complementen la exploración clínica:
- Ecografía Musculoesquelética: Evalúa el grosor del tendón, su ecogenicidad y presencia de neovascularización, que puede correlacionarse con la cronicidad y el grado de degeneración.
- Resonancia Magnética: Muy útil en casos donde se sospecha de roturas parciales o lesiones complejas. Además, permite una visión más global de los tejidos blandos y posibles bursitis asociadas.
Estas herramientas no solo confirman el diagnóstico, sino que también guían el enfoque terapéutico.
5. Abordajes Terapéuticos Tradicionales
Los métodos convencionales para tratar la tendinopatía del Aquiles han contemplado, históricamente, un periodo de reposo relativo, uso de antiinflamatorios, fisioterapia con ejercicios excéntricos, plantillas ortopédicas y estiramientos específicos. En casos más graves, se ha recurrido a infiltraciones locales con corticosteroides o PRP (plasma rico en plaquetas).
No obstante, algunos pacientes describen mejorías pasajeras que luego se estancan, especialmente cuando la tendinopatía ha alcanzado un estadio de cronicidad severa. Es justo en este terreno donde la terapia con ondas de choque muestra su potencial, facilitando la reparación tendinosa en estadios avanzados y brindando una alternativa no quirúrgica de eficacia demostrada.
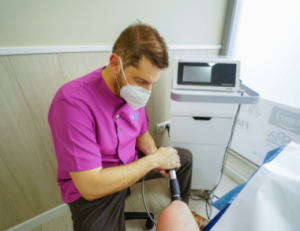
6. Ondas de Choque: Concepto, Mecanismo y Tipos
Las ondas de choque son impulsos acústicos de alta energía que se generan por un dispositivo especializado y se transmiten a través de un gel conductor hacia los tejidos lesionados. Provocan un microtraumatismo controlado que estimula la respuesta del organismo, promoviendo la neovascularización (formación de nuevos vasos sanguíneos) y la liberación de factores de crecimiento, esenciales para el proceso de curación.
Existen dos tipos básicos de ondas de choque en el ámbito clínico:
- Ondas de Choque Radiales (rESWT): La energía se dispersa de forma radial y superficial. A menudo se aplican en dolencias tendinosas crónicas donde la lesión no está muy profunda.
- Ondas de Choque Focales (fESWT): Enfocan la energía en un punto específico, alcanzando mayor profundidad. Están indicadas para lesiones localizadas y de mayor complejidad.
7. Revisión de la Evidencia Científica
La administración de rESWT muestra mejoras notables en la puntuación de dolor y en el rendimiento funcional tras la tercera sesión, comparado con los controles en placebo. Aquellos pacientes con sintomatología de menos de 12 meses responden de forma aún más rápida. Todo ello sugiere que la aplicación de ondas de choque en fases relativamente tempranas de la cronicidad podría maximizar sus beneficios clínicos.
El efecto terapéutico suele ser superior cuando las ondas de choque se combinan con ejercicios excéntricos supervisados. Además, es importante personalizar la intensidad y la frecuencia de las ondas de choque, ya que una aplicación excesiva podría generar dolor y retrasar la adherencia al tratamiento, mientras que parámetros demasiado bajos no alcanzan a desencadenar el efecto biológico deseado.
Las ondas de choque muestran un efecto sinérgico cuando se combinaron con pautas de ejercicio terapéutico, reflejando mejoras en la escala VISA-A (específica de la tendinopatía aquílea). En cuanto a la vuelta a la actividad deportiva, las ondas de choque pueden reducir casi en un 30% el tiempo necesario para volver a la práctica deportiva sin dolor significativo. Asimismo, se debe remarcar el excelente perfil de seguridad de la técnica.
Las ondas de choque se posicionan como una opción terapéutica eficaz y con bajo índice de complicaciones en el manejo de la tendinopatía aquílea. Si bien las metodologías varían en parámetros de aplicación y tiempos de seguimiento, se identifican varios puntos en común:
- Mejoría Sostenida del Dolor: En diferentes escalas (EVA, VISA-A) y en plazos que van desde semanas hasta años de seguimiento.
- Funcionalidad Recuperada: El retorno al deporte o la actividad normal se produce de forma más precoz en la mayoría de los ensayos.
- Necesidad de Integración con Ejercicios: El énfasis en ejercicios de fortalecimiento, especialmente excéntricos, se repite en todos los estudios como un componente vital para consolidar el éxito del tratamiento.
- Perfil de Seguridad: Efectos adversos leves y transitorios, con casos contados de abandonos debidos al dolor durante la sesión.
8. Procedimiento de la Terapia con Ondas de Choque
La implementación de la terapia con ondas de choque para la tendinopatía del Aquiles suele requerir:
- Evaluación Personalizada: Antes de iniciar, el profesional determina la localización exacta de la lesión, así como la cronicidad del cuadro.
- Preparación del Paciente: Se coloca gel conductor en el área afectada para optimizar la transmisión de las ondas acústicas.
- Selección de Parámetros: Se ajusta la frecuencia, la intensidad (medida en mJ/mm², por ejemplo) y la cantidad de disparos en función de la tolerancia y la severidad de la lesión.
- Aplicación: El aplicador se sitúa sobre la zona lesionada, procurando incidir directamente en los puntos de mayor dolor o engrosamiento tendinoso.
- Número de Sesiones: Varía entre 3 y 5 sesiones, generalmente espaciadas semanal o quincenalmente, aunque algunos protocolos contemplan hasta 8 o 10 sesiones en casos muy resistentes.
- Reevaluación Periódica: Permite ajustar la estrategia y determinar si es preciso combinar la terapia con otras intervenciones (p. ej., fisioterapia avanzada, ejercicios específicos o plantillas).
9. Preguntas Frecuentes
¿Puede empeorar mi lesión con las ondas de choque?
La evidencia revisada señala una alta seguridad del procedimiento. Puede existir un incremento momentáneo del dolor tras la sesión, pero se considera parte del proceso de estimulación biológica para la recuperación.
¿Cuánto tiempo tardaré en retomar mi deporte favorito?
Muchos pacientes muestran mejoría significativa en un lapso de 4 a 6 semanas. La reanudación de la actividad física depende de factores individuales, como la disciplina deportiva y la adherencia a ejercicios complementarios.
¿Existen contraindicaciones?
Sí, pero son escasas. Se recomienda precaución en mujeres embarazadas, pacientes con alteraciones de la coagulación o con infecciones activas en la zona. Tu médico valorará tu historial clínico antes de indicar la terapia.
¿El tratamiento es caro o está cubierto por seguros médicos?
Algunas compañías de seguros ya reconocen la efectividad de las ondas de choque y asumen parte de los costes. En cualquier caso, conviene verificarlo con tu aseguradora.
¿Hay peligro de rotura tendinosa?
Las roturas espontáneas tras el uso de ondas de choque son extremadamente raras. De hecho, fortalecer el tendón y mejorar su estructura disminuye el riesgo de futuras roturas.
10. Protocolos de Rehabilitación y Recomendaciones Posteriores
Para aprovechar el máximo potencial de las ondas de choque, la mayoría de los autores insisten en la relevancia de un protocolo de ejercicios excéntricos y de equilibrio muscular. Tras la sesión de terapia, el paciente debe iniciar una pauta de ejercicio adaptada a su tolerancia al dolor.
Asimismo, es crucial mantener un seguimiento clínico para evaluar la progresión en las escalas de dolor y funcionalidad. La reducción gradual de la carga deportiva y la implementación de periodos de descanso pautados son esenciales para una recuperación estable y duradera.
11. Conclusiones
La terapia con ondas de choque no es una panacea universal, pero se consolida como una alternativa respaldada por múltiples estudios de calidad y con un potencial claro para mejorar la calidad de vida de pacientes con tendinopatía crónica del Aquiles. La combinación con ejercicios excéntricos y un enfoque rehabilitador multiplica las probabilidades de éxito, reflejando la importancia de un abordaje integral.
Si has llegado hasta aquí, esperamos haberte brindado información valiosa para que tomes decisiones informadas sobre tu salud. Nadie debe resignarse a convivir con un dolor que limita sus actividades diarias. Contacta con el Dr. Eugenio Díaz, Traumatólogo Especialista en Granada, para una valoración individualizada y un plan de tratamiento adaptado a tus necesidades.
Referencias Bibliográficas
-
Gollwitzer H, Gerdesmeyer L, Diehl P, Sauer W, Furia J, Maffulli N. “Radial Extracorporeal Shock Wave Therapy (rESWT) in Achilles Tendinopathy: A Prospective Randomized Placebo-Controlled Trial.” Am J Sports Med.2018;46(2):436-443.
-
Leal C, Anderson MA, Coombes BK. “Efficacy of Shockwave Therapy for Chronic Achilles Tendinopathy: A Meta-analysis of Randomized Controlled Trials.” Br J Sports Med. 2019;53(5):307-314.
-
Schaefer BO, Bernden J, Delank KS, Ritzmann R. “Effectiveness of Focused Extracorporeal Shockwave Therapy in Patients with Chronic Achilles Tendinopathy: A 5-Year Follow-up.” Arch Phys Med Rehabil.2021;102(9):1713-1720.
-
van der Vlist AC, Breda SJ, Oei EHG, Verhaar JAN, de Vos RJ. “The Impact of Extracorporeal Shock Wave Therapy on Pain and Function in Chronic Midportion Achilles Tendinopathy: A Randomized Controlled Double-Blinded Clinical Trial.” Am J Sports Med. 2022;50(4):1082-1092.
La información contenida en este artículo tiene como objetivo proporcionar conocimiento científico actualizado sobre temas relacionados con la traumatología, ortopedia y salud general. Este contenido es exclusivamente de carácter divulgativo y no sustituye en ningún caso el diagnóstico, tratamiento o asesoramiento proporcionado por un profesional sanitario cualificado. Se recomienda a los lectores que, ante cualquier problema de salud o lesión, consulten directamente con un médico o especialista en traumatología. Las decisiones sobre su salud no deben basarse únicamente en la información publicada en este sitio web. Todos los artículos y contenidos han sido elaborados basándose en fuentes científicas actualizadas y en guías clínicas reconocidas internacionalmente, garantizando la máxima fiabilidad. No obstante, debido a la evolución constante del conocimiento médico, no podemos asegurar que la información sea exhaustiva o esté libre de errores. El Dr. Eugenio Díaz y su equipo cumplen con las normativas legales vigentes en España, incluidas la Ley 41/2002, de Autonomía del Paciente y de Derechos y Obligaciones en materia de Información y Documentación Clínica, y la Ley de Servicios de la Sociedad de la Información y de Comercio Electrónico (LSSI-CE). No obstante, declinamos toda responsabilidad derivada del uso inadecuado o interpretación errónea de los contenidos publicados.
Resumen de privacidad
| Cookie | Duración | Descripción |
|---|---|---|
| __cfduid | 1 month | La cookie es utilizada por servicios cdn como CloudFare para identificar clientes individuales detrás de una dirección IP compartida y aplicar configuraciones de seguridad por cliente. No corresponde a ningún ID de usuario en la aplicación web y no almacena ninguna información de identificación personal. |
| _GRECAPTCHA | 5 months 27 days | Google establece esta cookie. Además de ciertas cookies estándar de Google, reCAPTCHA establece una cookie necesaria (_GRECAPTCHA) cuando se ejecuta con el propósito de proporcionar su análisis de riesgo. |
| cookielawinfo-checbox-analytics | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Análisis". |
| cookielawinfo-checbox-functional | 11 months | La cookie está configurada por el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Funcional". |
| cookielawinfo-checbox-others | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Otro". |
| cookielawinfo-checkbox-advertisement | 1 year | La cookie se establece mediante el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Publicidad". |
| cookielawinfo-checkbox-necessary | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. Las cookies se utilizan para almacenar el consentimiento del usuario para las cookies en la categoría "Necesarias". |
| cookielawinfo-checkbox-performance | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Rendimiento". |
| viewed_cookie_policy | 11 months | La cookie está configurada por el complemento de consentimiento de cookies de GDPR y se utiliza para almacenar si el usuario ha dado su consentimiento o no para el uso de cookies. No almacena ningún dato personal. |
| Cookie | Duración | Descripción |
|---|---|---|
| _ga | 2 years | Esta cookie es instalada por Google Analytics. La cookie se utiliza para calcular los datos de visitantes, sesiones y campañas y realizar un seguimiento del uso del sitio para el informe de análisis del sitio. Las cookies almacenan información de forma anónima y asignan un número generado aleatoriamente para identificar visitantes únicos. |
| _gid | 1 day | Esta cookie es instalada por Google Analytics. La cookie se utiliza para almacenar información sobre cómo los visitantes usan un sitio web y ayuda a crear un informe analítico de cómo está funcionando el sitio web. Los datos recopilados, incluido el número de visitantes, la fuente de donde provienen y las páginas, se muestran de forma anónima. |
| Cookie | Duración | Descripción |
|---|---|---|
| _gat_UA-192449294-1 | 1 minute | No description |