Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
 Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
 Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
 Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
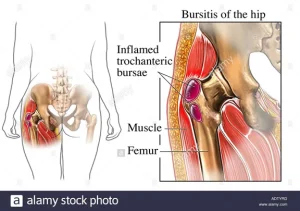
La trocanteritis, también conocida como bursitis trocantérea o síndrome de dolor trocantéreo mayor, es una afección frecuente que se caracteriza por dolor en la cara lateral de la cadera, concretamente en la región del trocánter mayor del fémur. Este dolor puede dificultar actividades cotidianas tan sencillas como caminar, subir escaleras o sentarse y levantarse de una silla. A menudo, la trocanteritis puede estar relacionada con la tendinitis del glúteo medio o del glúteo menor, e incluso con la bursitis de la bolsa sinovial situada sobre el trocánter mayor.
En este artículo analizaremos detalladamente las causas más frecuentes de estas patologías, sus síntomas y los métodos diagnósticos de uso clínico habitual. Además, profundizaremos en los tratamientos más eficaces, prestando especial atención a los programas de ejercicios de 12 semanas basados en la evidencia. Si padeces dolor en la zona lateral de la cadera o sospechas que podrías tener trocanteritis o bursitis, esta guía te resultará sumamente útil para entender en qué consisten estas lesiones y cuál es el mejor abordaje para aliviarlas.
La cadera es una de las articulaciones más importantes del cuerpo, ya que soporta gran parte de nuestro peso corporal y nos permite desplazarnos con libertad. De ahí la importancia de aplicar los tratamientos adecuados y de realizar rutinas de rehabilitación efectivas. Veamos a continuación toda la información que necesitas para abordar la trocanteritis, la bursitis de cadera y la tendinitis de los glúteos, con la meta de recuperar la calidad de vida y volver a la actividad física habitual.
Tabla de Contenido
Índice de Contenidos
- Contexto Anatómico y Función de la Región Trocantérea
- Definición de Trocanteritis, Bursitis de Cadera y Tendinitis del Glúteo
- Trocanteritis o Síndrome de Dolor Trocantéreo Mayor
- Bursitis de Cadera (Bursitis Trocantérea)
- Tendinitis Glútea (Glúteo Medio y Glúteo Menor)
- Factores de Riesgo y Causas Más Comunes
- Sobrecarga Mecánica y Deportivo
- Alteraciones Biomecánicas
- Cambios Degenerativos y Edad
- Inflamación y Microtraumatismos
- Síntomas y Presentación Clínica
- Dolor Característico
- Limitación de la Movilidad
- Sensibilidad al Tacto en el Trocánter Mayor
- Impacto en la Calidad de Vida
- Opciones de Tratamiento Inicial
- Reposo y Modificación de Actividades
- Medicación Antiinflamatoria y Analgésica
- Fisioterapia y Masajes Terapéuticos
- Infiltraciones con Corticoides
- Programa de Ejercicios y Rehabilitación de 12 Semanas
- Fase 1 (Semanas 1-4): Control del Dolor y Activación Muscular Inicial
- Fase 2 (Semanas 5-8): Fortalecimiento Progresivo y Equilibrio
- Fase 3 (Semanas 9-12): Recuperación de la Funcionalidad y Retorno Deportivo
- Ejemplos de Ejercicios Clave
- Evidencia Científica
- Eficacia de los Programas de Fortalecimiento en Glúteo Medio y Glúteo Menor
- Estudios Comparativos: Infiltraciones vs. Fisioterapia Activa
- Rol de la Educación y la Adherencia al Programa
- Prevención de Recaídas
- Correcciones Posturales y Biomecánicas
- Uso de Calzado Adecuado y Estudio de la Pisada
- Planes de Ejercicio a Largo Plazo
- Preguntas Frecuentes
- Conclusión
1. Contexto Anatómico y Función de la Región Trocantérea
La región trocantérea se ubica en la parte lateral superior del fémur, donde se encuentra la prominencia ósea conocida como trocánter mayor. Esta zona es crucial en la estabilidad y movilidad de la cadera. Los músculos glúteo medio y glúteo menor se insertan en este punto, así como otros grupos musculares de la zona pelvitrocantérea. La bursa trocantérea (o bursas, dado que puede haber varias) sirve como un «cojín» entre hueso y tendones, reduciendo la fricción durante el movimiento.
Cuando estas estructuras sufren sobrecarga, microtraumatismos repetitivos o cambios degenerativos, aparecen patologías como la bursitis (inflamación de la bursa) o la tendinopatía (daños en el tendón), que generan dolor lateral de cadera. Dado que la cadera es una de las articulaciones que más carga soporta en la vida diaria, el uso excesivo, las posturas inadecuadas o la práctica deportiva intensa pueden desencadenar fácilmente problemas en esta región.
2. Definición de Trocanteritis, Bursitis de Cadera y Tendinitis del Glúteo
2.1. Trocanteritis o Síndrome de Dolor Trocantéreo Mayor
La trocanteritis se ha descrito tradicionalmente como un proceso inflamatorio localizado alrededor del trocánter mayor del fémur. Sin embargo, estudios más recientes sugieren que no siempre hay un proceso inflamatorio clásico, sino que puede haber degeneración tendinosa, microdesgarros o irritación crónica. Por eso, a menudo se le denomina “Síndrome de Dolor Trocantéreo Mayor” (SDTM o GTPS en inglés).
2.2. Bursitis de Cadera (Bursitis Trocantérea)
La bursitis trocantérea se refiere a la inflamación de la(s) bursa(s) ubicadas sobre el trocánter mayor. Esta inflamación puede ser aguda, subaguda o crónica. Produce dolor localizado en la parte lateral de la cadera y puede irradiarse hacia la cara externa del muslo. Muchas veces, la bursitis coincide con alteraciones en los tendones (principalmente del glúteo medio).
2.3. Tendinitis Glútea (Glúteo Medio y Glúteo Menor)
La tendinitis o tendinopatía de los músculos glúteos se presenta cuando los tendones que se insertan en el trocánter mayor se ven afectados por microtraumatismos repetidos o por sobrecargas. El glúteo medio es el músculo más comúnmente implicado, aunque el glúteo menor también puede sufrir cambios patológicos. Dado que estos músculos son claves para la estabilidad pélvica, su lesión puede afectar tanto a la marcha como a la capacidad de mantenerse de pie con apoyo unipodal (por ejemplo, al subir escaleras o al correr).
3. Factores de Riesgo y Causas Más Comunes
- Sobrecarga Mecánica y Deportivo
- Correr en superficies duras o con un calzado inapropiado.
- Entrenamientos con alta frecuencia y sin descanso suficiente.
- Cambios bruscos en la intensidad o volumen de ejercicio.
- Alteraciones Biomecánicas
- Desequilibrios musculares de la pelvis y miembro inferior.
- Mala alineación de la extremidad inferior, como el valgo de rodilla o pie plano.
- Dismetrías en las piernas o debilidad en la musculatura glútea.
- Cambios Degenerativos y Edad
- Con el envejecimiento, la bursa puede perder parte de su capacidad de amortiguación.
- Los tendones sufren procesos degenerativos que los hacen más frágiles.
- Inflamación y Microtraumatismos
- Pequeños golpes o fricciones constantes en la zona lateral de la cadera.
- Movimientos repetitivos que irritan la bursa o el tendón.
4. Síntomas y Presentación Clínica
4.1. Dolor Característico
El síntoma principal es el dolor en la región lateral de la cadera, que puede irradiarse hacia el muslo. Este dolor empeora al tumbarse sobre el lado afectado, al subir escaleras, al caminar largas distancias o tras estar sentado durante mucho tiempo.
4.2. Limitación de la Movilidad
Aunque la movilidad de la cadera no siempre se ve seriamente afectada en fases iniciales, el dolor puede provocar compensaciones y limitaciones progresivas en la marcha.
4.3. Sensibilidad al Tacto en el Trocánter Mayor
La palpación de la zona trocantérea suele desencadenar dolor intenso, lo que ayuda al clínico a sospechar de trocanteritis o bursitis.
4.4. Impacto en la Calidad de Vida
El dolor persistente interfiere con actividades diarias y con la práctica deportiva. Además, puede afectar al sueño si el paciente duerme de lado y ejerce presión en la cadera afectada.
5. Opciones de Tratamiento Inicial
En esta sección, profundizamos en las estrategias más comunes para abordar la trocanteritis, bursitis de cadera y tendinitis de la musculatura glútea en su fase inicial.
5.1. Reposo Relativo y Modificación de Actividades
El reposo absoluto rara vez es la mejor opción, salvo en casos muy agudos. Se recomienda, en cambio, un reposo “relativo” que consiste en evitar aquellas actividades que generen o agraven el dolor (por ejemplo, correr largas distancias o subir excesivamente escaleras) y reemplazarlas temporalmente por ejercicios de menor impacto o actividad física suave.
- Consejos prácticos:
- Evitar estar mucho tiempo de pie sin alternar el peso entre ambas piernas.
- Evitar dormir sobre el lado afectado sin protección (usar una almohada entre las piernas).
- Reducir la frecuencia o la intensidad de actividades deportivas de alto impacto (correr sobre asfalto, deportes de salto).
5.2. Medicación Antiinflamatoria y Analgésica
El uso de AINE (antiinflamatorios no esteroideos) puede proporcionar un alivio temporal del dolor, facilitando el inicio de la rehabilitación. Analgésicos suaves también pueden ser útiles. No obstante, se recomienda no basar todo el tratamiento únicamente en fármacos, ya que la solución a largo plazo pasa por mejorar la función de la cadera y reducir los factores que generan la lesión.
5.3. Fisioterapia y Masajes Terapéuticos
La fisioterapia puede abordar de manera global la lesión, recurriendo a técnicas de terapia manual, estiramientos, ultrasonidos, punción seca (si es conveniente) y ejercicios de reeducación postural. Los masajes en la musculatura adyacente reducen la tensión y mejoran la circulación sanguínea.
- Beneficios principales:
- Disminución del dolor y la inflamación.
- Incremento de la elasticidad y la relajación muscular.
- Corrección de posibles desequilibrios musculares.
5.4. Infiltraciones con Corticoides
Si el dolor es muy intenso y no mejora con las medidas iniciales, las infiltraciones de corticoides pueden resultar beneficiosas. Estas se aplican directamente en la zona inflamada (bursa o punto doloroso en el tendón) y pueden ofrecer un alivio más rápido. Estudios recientes indican que, a corto plazo, las infiltraciones pueden ser muy eficaces, pero a medio y largo plazo la rehabilitación activa con ejercicio y educación es clave para evitar recaídas.
5.5. Deportes Recomendados en esta Fase
Aunque suene contradictorio, realizar actividad física moderada e inteligente puede ser más beneficioso que guardar reposo total. Mantenerse activo favorece la circulación, el intercambio de nutrientes en la articulación y evita la atrofia muscular. Algunos deportes y actividades generalmente recomendados, si el dolor lo permite, son:
- Caminar en terreno llano: Es una actividad de bajo impacto que suele resultar poco agresiva para la cadera. Se recomienda caminar a ritmo moderado, evitando cuestas pronunciadas y controlando la duración según la tolerancia al dolor.
- Natación: El medio acuático reduce la carga sobre la articulación de la cadera. Nadar de manera suave o realizar ejercicios de movilidad dentro de la piscina puede ayudar a mantener la condición física sin agravar la bursitis o la tendinitis.
- Bicicleta estática: Pedalear en una bicicleta estática (o en una bicicleta de paseo con terrenos planos) puede ser seguro, siempre que se ajuste la altura del sillín de forma correcta para reducir estrés en la cadera y no provocar dolor.
- Yoga suave o Pilates adaptado: Bajo supervisión de un profesional, se pueden adaptar posturas que eviten la sobrecarga directa de la zona lateral de la cadera. Ayuda a mantener la flexibilidad y la fuerza del core.
Es fundamental escuchar el cuerpo y evitar ejercicios o deportes que desencadenen dolor agudo. Si se incrementan los síntomas, es preferible ajustar la actividad para respetar el proceso de recuperación.
6. Programa de Ejercicios y Rehabilitación de 12 Semanas
Un protocolo de rehabilitación prolongado, idealmente de alrededor de 12 semanas, suele ofrecer resultados óptimos para reducir el dolor, mejorar la fuerza y devolver la funcionalidad a la cadera. Aunque los tiempos pueden variar según la gravedad de la lesión, la adherencia del paciente y la respuesta individual, se presenta este programa estructurado en tres grandes fases. Cada fase posee objetivos específicos, una serie de ejercicios propuestos y las principales pautas o criterios de progresión.
Es fundamental recordar que esta planificación debe personalizarse y ajustarse según la evolución de cada persona. Si en algún momento se producen picos de dolor o inflamación, es preferible reducir la intensidad y regresar a ejercicios de una fase anterior, en lugar de forzar un avance prematuro. La supervisión de un especialista (traumatólogo, fisioterapeuta o preparador físico) aumentará notablemente la eficacia y la seguridad del programa.
Fase 1 (Semanas 1-4): Control del Dolor, Iniciación al Movimiento y Activación Muscular Básica
Objetivos Principales de la Fase 1
- Disminuir el dolor y la inflamación: A través de un reposo relativo (no absoluto) y la modificación de actividades diarias que pudieran exacerbar los síntomas.
- Mantener y mejorar la movilidad articular: Evitando la rigidez y la compensación excesiva con otras articulaciones.
- Iniciar la activación muscular suave: Principalmente en la región glútea, pero también en la musculatura del core para ir recuperando la estabilidad lumbopélvica.
- Familiarizar al paciente con pautas posturales y ergonómicas: Tanto para las actividades cotidianas como para los ejercicios.
Ejercicios Recomendados en Fase 1
- Isométricos de Glúteo Medio (Side-Lying Isometrics)
- Posición: Tumbarse de lado (con la pierna afectada arriba si es cómodo), piernas ligeramente flexionadas.
- Ejecución: Contraer el glúteo medio de la pierna superior intentando “separarla” de la pierna inferior, pero sin llegar a mover la pierna realmente (contracción isométrica).
- Duración y Repeticiones: Mantener la contracción 5-10 segundos, descansar 5-10 segundos y repetir 8-10 veces.
- Observaciones: Se pueden hacer 2-3 series al día. Aumentar poco a poco la duración de la contracción a 15 segundos si no hay incremento del dolor.
- Elevaciones de Pelvis (Puente de Glúteos o Bridge)
- Posición: Boca arriba, rodillas flexionadas, pies apoyados al ancho de cadera. Brazos a lo largo del cuerpo.
- Ejecución: Elevar la pelvis lentamente hasta alinear rodillas, cadera y hombros, activando el glúteo de forma consciente. Mantener 2-3 segundos y descender de forma controlada.
- Repeticiones y Series: 8-12 repeticiones, 2-3 series.
- Progresión: A medida que mejore la fuerza, se puede aumentar el tiempo de sostén arriba (5-6 segundos).
- Ejercicios de Movilidad Suave
- Rotaciones de Cadera en Decúbito Supino: Flexionar la rodilla y, con suavidad, realizar pequeñas rotaciones internas y externas de la cadera.
- Balanceo Anterior-Posterior de la Pierna en Bipedestación: Con apoyo en una silla, balancear la pierna afectada hacia delante y hacia atrás, en rangos de amplitud pequeños y sin dolor.
- Estiramientos Básicos
- Banda Iliotibial (TFL): En bipedestación, cruzar la pierna lesionada por detrás de la otra y llevar la cadera lateralmente en dirección contraria, manteniendo un estiramiento moderado de 20-30 segundos.
- Isquiotibiales y Cuádriceps: Estiramientos convencionales, con cuidado de no forzar ni provocar dolor agudo.
Deportes/Actividades Sugeridos en Fase 1
- Caminar en Terreno Llano: Paseos de 10-15 minutos, 1-2 veces al día, siempre y cuando el dolor lo permita y no se agrave tras la actividad.
- Ejercicios Acuáticos Suaves: Caminar dentro de la piscina con el agua a la altura de la cintura, pequeñas rotaciones de cadera en el agua o flotación estática.
- Yoga Restaurativo o Pilates Suave (Adaptado): Enfocado en la respiración y la corrección postural, sin posturas que sobrecarguen la región lateral de la cadera.
Frecuencia y Control del Dolor
- Se recomiendan 3-4 sesiones de ejercicio semanales en casa, con supervisión ocasional de un fisioterapeuta.
- Aplicar frío local (10-15 minutos, varias veces al día) si hay inflamación o dolor tras la actividad.
- Ajustar la intensidad si surge cualquier pico de dolor.
Fase 2 (Semanas 5-8): Fortalecimiento Progresivo, Mejora del Equilibrio y Reincorporación a Deportes de Bajo Impacto
Objetivos Principales de la Fase 2
- Aumentar la fuerza y resistencia del glúteo medio y menor: Pasar de ejercicios isométricos a ejercicios más dinámicos que impliquen una mayor carga.
- Trabajar la estabilidad pélvica y la propiocepción: Introduciendo ejercicios de equilibrio y movimientos controlados en apoyo monopodal.
- Recuperar una base aeróbica: A través de deportes suaves, retomar progresivamente la actividad física si el dolor está bajo control.
- Mantener la buena técnica y supervisar la alineación corporal: Corrigiendo compensaciones que puedan retrasar la recuperación o generar nuevas molestias.
Ejercicios Recomendados en Fase 2
- Abducciones de Cadera con Banda Elástica (Standing Hip Abduction)
- Posición: De pie, con la banda elástica alrededor de los tobillos (o ligeramente por encima de las rodillas para reducir dificultad al inicio).
- Ejecución: Elevar lateralmente la pierna afectada 20-30 grados, manteniendo el tronco estable y la pelvis neutra.
- Repeticiones y Series: 10-15 repeticiones, 2-3 series.
- Variación: Si resulta muy exigente, sujetar la banda más arriba (alrededor de los muslos). Si es demasiado fácil, aumentar la resistencia de la banda.
- Sentadillas Parciales (Half Squats)
- Posición: Bipedestación, pies separados al ancho de hombros, brazos al frente o cadera.
- Ejecución: Flexionar rodillas y cadera unos 45-60 grados, manteniendo la espalda neutra. Evitar que las rodillas se junten (valgo) o sobrepasen demasiado la punta de los pies.
- Repeticiones y Series: 8-12, 2-3 series.
- Observaciones: Importante la alineación rodilla-cadera-pie para un trabajo seguro.
- Ejercicios de Equilibrio Unipodal
- Soporte en una pierna (Single-Leg Stance): Con o sin ayuda de una silla, intentar mantenerse en equilibrio sobre la pierna afectada 10-20 segundos.
- Progresión: Cuando se tolere bien, agregar pequeñas flexiones de rodilla o mover el tronco/cabeza para incrementar el desafío propioceptivo.
- Clamshell con Banda Elástica
- Posición: Decúbito lateral, rodillas y caderas flexionadas (piernas en posición de “concha de almeja”). Colocar una banda elástica ligera alrededor de las rodillas.
- Ejecución: Separar la rodilla superior, manteniendo los pies juntos y la cadera estable, evitando que la pelvis rote hacia atrás.
- Repeticiones y Series: 10-15, 2-3 series.
- Beneficio: Aísla el glúteo medio y mejora la fuerza y resistencia muscular.
- Step-Ups Suaves
- Posición: Utilizar un cajón o step bajo (10-15 cm).
- Ejecución: Subir primero con la pierna afectada, centrándose en la activación del glúteo y manteniendo la rodilla alineada con el pie. Bajar controlando el movimiento.
- Repeticiones y Series: 8-10 por pierna, 2-3 series.
Deportes/Actividades Sugeridos en Fase 2
- Bicicleta Estática o en Terreno Llano: Aumentar paulatinamente el tiempo y la resistencia, siempre sin desencadenar dolor.
- Natación (Crol Suave o Espalda): Evitar estilos que requieran patadas amplias de cadera (como la braza) si provocan dolor o sobrecarga.
- Marcha Nórdica: Caminar con bastones, reduciendo parte de la carga y promoviendo una postura erguida y estable.
- Clases de Pilates Focalizado o Yoga Adaptado: Se pueden introducir posturas de mayor intensidad siempre bajo supervisión y evitando rotaciones o hiperextensiones bruscas de cadera.
Frecuencia de Entrenamiento y Criterios de Progresión
- Se recomiendan 3-5 sesiones semanales, alternando días de ejercicios con días de descanso activo (paseos cortos, estiramientos suaves).
- Si aparece dolor significativo (>3-4 en escala del 0 al 10), se reduce la intensidad, la resistencia o el rango de movimiento hasta un nivel tolerable.
- Cuando el paciente tolere la carga de 2-3 series de 15 repeticiones de forma estable y sin dolor, se pueden añadir nuevas progresiones (banda más fuerte, step más alto, mayor rango de sentadilla, etc.).
Fase 3 (Semanas 9-12): Fortalecimiento Avanzado, Recuperación Funcional Completa y Retorno Progresivo a Deportes de Mayor Impacto
Objetivos Principales de la Fase 3
- Conseguir o acercarse al nivel de fuerza y resistencia previo a la lesión: Especialmente en la musculatura estabilizadora de la pelvis (glúteo medio y menor, glúteo mayor, core).
- Perfeccionar el equilibrio y la propiocepción en situaciones dinámicas: Ya no solo en estático, sino con movimientos, giros y cambios de dirección.
- Retomar de forma progresiva los deportes o actividades habituales: Especialmente aquellos que incluyan cierto impacto o exigencias de fuerza de la cadera (running, pádel, baloncesto, baile).
- Consolidar los hábitos de prevención: Mantener una rutina de calentamiento, enfriamiento, corrección postural y calzado adecuado.
Ejercicios Recomendados en Fase 3
- Sentadillas Completas o Profundas (Full Squats)
- Posición: Pies ligeramente separados, cadera neutra, mirada al frente.
- Ejecución: Flexionar rodillas y cadera hasta al menos 90 grados (o lo que permita la movilidad sin dolor), mantener 1-2 segundos y subir de manera controlada.
- Repeticiones y Series: 10-12, 2-3 series. Se puede añadir carga con mancuernas o barras ligeras si el paciente tiene experiencia y no presenta dolor.
- Zancadas (Lunges) y Zancadas Inversas
- Posición: Bipedestación, manos en la cintura o sosteniendo pesas ligeras.
- Ejecución: Llevar una pierna hacia adelante (lunge convencional) o hacia atrás (reverse lunge), flexionar ambas rodillas manteniendo la columna erguida y la pelvis centrada. Empujar con la pierna adelantada/atrasada para volver a la posición inicial.
- Repeticiones y Series: 8-12, 2-3 series por pierna.
- Trabajo de Cadera con Máquinas de Gimnasio (Si Disponible)
- Prensa de Piernas (Leg Press): Seleccionar una carga moderada, vigilando la alineación y sin llegar a un ángulo de rodilla que provoque dolor en la cadera.
- Cable Hip Abductions: Sujetar un cable en el tobillo y elevar la pierna lateralmente con control, enfatizando la contracción del glúteo medio.
- Plancha Lateral con Elevación de Pierna (Side Plank + Leg Lift)
- Posición: Apoyarse en el antebrazo y la parte lateral del pie, manteniendo el cuerpo recto.
- Ejecución: Elevar la pierna superior lentamente, manteniendo la cadera elevada y estable. Bajar y repetir.
- Repeticiones y Series: 6-8 elevaciones por lado, 2-3 series.
- Beneficio: Gran activación del glúteo medio, oblicuos y core lateral.
- Ejercicios Pliométricos Suaves (opcional, para deportistas con impacto)
- Saltos a Dos Pies en un Cajón Bajo (Box Jumps Pequeños): Subir con explosividad y bajar con control.
- Saltos Laterales (Lateral Hops): Pequeños saltos laterales a izquierda y derecha, manteniendo el equilibrio pélvico y aterrizando de forma suave.
Deportes/Actividades Sugeridos en Fase 3
- Carrera Continua Suave (Running Ligero): Iniciar con intervalos de 1-2 minutos de trote y 1-2 minutos de caminata, aumentando paulatinamente el tiempo de carrera si no aparece dolor.
- Senderismo con Desniveles Moderados: Integrar cuestas suaves y controlar el descenso con pasos más cortos y mayor activación del glúteo para estabilizar.
- Pádel o Tenis en Modo Suave: Practicar intercambios de pelota sin realizar movimientos bruscos o sprints explosivos en un inicio.
- Aeróbic de Bajo-Moderado Impacto: Evitar saltos excesivamente altos, priorizar ejercicios coordinativos que fortalezcan la estabilidad del core y la cadera.
Indicadores de Progreso y Criterios de Alta Funcional
- Dolor Residual Bajo (≤ 2/10) o Ausencia de Dolor durante y después de la actividad física.
- Capacidad de Realizar Sentadillas y Zancadas Complejas sin desequilibrios o inestabilidades pélvicas apreciables.
- Resistencia Adecuada en Tareas Diarias (subir y bajar escaleras, largos paseos, etc.) sin sensación de fatiga o dolor significativo.
- Confianza al Practicar Deportes de Mayor Intensidad: Sentirse seguro al correr o al realizar giros y cambios de dirección.
Pautas Generales de Progresión a lo Largo de las 12 Semanas
- Manejo del Dolor: Si aparece dolor intenso o inflamación notoria tras un nuevo ejercicio o un aumento de la carga, se recomienda retroceder a una variante más fácil o disminuir la intensidad.
- Variación de la Resistencia: Iniciar con bandas elásticas ligeras en la Fase 2 y, conforme haya mejoría, usar bandas más resistentes o añadir pesas/mancuernas en la Fase 3.
- Control Postural Constante: Cada sesión debe enfocarse en una alineación adecuada de rodillas, cadera y tronco. Un error frecuente es rotar la pelvis o compensar con la columna lumbar.
- Descanso y Recuperación: Entre las sesiones de carga, contemplar días de descanso activo (bicicleta ligera, estiramientos, yoga suave). Si el paciente practica deportes, es aconsejable espaciar los entrenamientos de alta intensidad para prevenir sobrecargas.
- Soporte Profesional: El seguimiento regular con fisioterapeutas y traumatólogos permite corregir problemas en la técnica de los ejercicios, detectar desequilibrios musculares y plantear ajustes individuales en el plan de rehabilitación.
Consolidación del Programa y Mantenimiento
Una vez finalizadas las 12 semanas, se recomienda mantener una rutina de ejercicios de refuerzo (2-3 veces por semana) y una correcta higiene postural para evitar recaídas. Esto incluye:
- Continuar con el calentamiento y los estiramientos adecuados antes y después de la actividad física.
- Realizar, al menos, un día a la semana de fortalecimiento de glúteos y core para preservar los progresos alcanzados.
- Prestar atención a los primeros síntomas de molestias para actuar de forma preventiva, ajustando cargas de entrenamiento o la intensidad de las actividades.
En resumen, la integración de la Fase 1 (control del dolor, iniciación al movimiento), Fase 2 (fortalecimiento progresivo y ejercicios de equilibrio) y Fase 3 (reinserción a actividades de mayor demanda y deporte) proporciona una recuperación paulatina y bien estructurada ante las lesiones de la región trocantérea. El secreto para el éxito radica en la constancia, la supervisión profesional y la progresión gradual de la carga, siempre respetando el umbral de dolor de cada persona. Así, se logra restaurar la función y la calidad de vida de los pacientes, permitiéndoles retomar sus actividades deportivas y cotidianas con una cadera estable y libre de dolor.
8. Prevención de Recaídas
La mejor forma de prevenir recaídas es mantener la musculatura glútea en buen estado y controlar los factores biomecánicos que puedan predisponer a la lesión. Una vez terminado el programa de 12 semanas, el paciente debería continuar con rutinas de mantenimiento, al menos 2-3 veces por semana.
8.1. Correcciones Posturales y Biomecánicas
- Mantener una buena alineación de cadera, rodilla y pie durante las actividades diarias.
- Ajustar la técnica de carrera o marcha, si existe deficiencia en la estabilidad pélvica.
8.2. Uso de Calzado Adecuado y Estudio de la Pisada
- En deportistas, un análisis de la pisada y la implementación de plantillas personalizadas pueden marcar la diferencia en la prevención de la sobrecarga en la zona trocantérea.
8.3. Planes de Ejercicio a Largo Plazo
- Realizar ejercicios de fortalecimiento del core y de la cintura pélvica de manera regular.
- Incluir estiramientos y ejercicios de movilidad como parte del calentamiento y la vuelta a la calma en el entrenamiento habitual.
9. Preguntas Frecuentes
- ¿Cuánto tiempo tarda en curarse la trocanteritis?
- Con un tratamiento adecuado y un programa de ejercicios bien estructurado, los síntomas suelen mejorar notablemente entre 8 y 12 semanas. No obstante, cada caso puede variar.
- ¿Es necesario dejar de hacer deporte por completo?
- Depende de la fase de la lesión. En fases iniciales, es recomendable reducir o modificar la actividad que genera dolor. A medida que se va avanzando en el programa de rehabilitación, se pueden reintroducir actividades progresivamente.
- ¿Las infiltraciones son siempre necesarias?
- No siempre. En muchos casos, la combinación de ejercicios de fortalecimiento y fisioterapia es suficiente. Sin embargo, en situaciones de dolor agudo muy intenso, la infiltración de corticoides puede ayudar a controlar la inflamación y el dolor para facilitar la rehabilitación posterior.
- ¿Puedo dormir apoyado sobre el lado lesionado?
- Lo ideal es evitar la presión directa sobre la zona inflamada o dolorida. Muchos pacientes se ven obligados a dormir sobre el lado contrario o usar un cojín entre las rodillas para alinear mejor la cadera.
- ¿El sobrepeso influye en la trocanteritis?
- Sí. El exceso de peso aumenta la carga sobre la cadera y puede exacerbar los síntomas y la inflamación.
10. Conclusión
La trocanteritis, la bursitis de cadera y la tendinitis glútea suelen causar dolor intenso en la zona lateral de la cadera, afectando la movilidad y la calidad de vida de quienes la padecen. Sin embargo, la buena noticia es que existen tratamientos efectivos. Los programas de ejercicios de 12 semanas, que incluyen fortalecimiento progresivo de la musculatura glútea, educación del paciente y un abordaje global del movimiento, han demostrado resultados muy positivos. En muchos casos, se evitan recurrencias futuras cuando se combinan estas rutinas de ejercicio con correcciones biomecánicas y hábitos de vida saludables.
Si presentas dolor en la parte lateral de la cadera, es recomendable consultar a un especialista. Un diagnóstico adecuado permitirá descartar otras patologías y establecer el mejor protocolo de tratamiento para tu caso. Con disciplina y seguimiento profesional, la mayoría de los pacientes logran una recuperación completa y vuelven a sus actividades cotidianas sin dolor, ganando seguridad en cada paso que dan. No dudes en solicitar cita con el Dr. Eugenio Díaz, traumatólogo especialista, para recibir una valoración personalizada y dar el primer paso hacia la recuperación total de tu cadera.
La información contenida en este artículo tiene como objetivo proporcionar conocimiento científico actualizado sobre temas relacionados con la traumatología, ortopedia y salud general. Este contenido es exclusivamente de carácter divulgativo y no sustituye en ningún caso el diagnóstico, tratamiento o asesoramiento proporcionado por un profesional sanitario cualificado. Se recomienda a los lectores que, ante cualquier problema de salud o lesión, consulten directamente con un médico o especialista en traumatología. Las decisiones sobre su salud no deben basarse únicamente en la información publicada en este sitio web. Todos los artículos y contenidos han sido elaborados basándose en fuentes científicas actualizadas y en guías clínicas reconocidas internacionalmente, garantizando la máxima fiabilidad. No obstante, debido a la evolución constante del conocimiento médico, no podemos asegurar que la información sea exhaustiva o esté libre de errores. El Dr. Eugenio Díaz y su equipo cumplen con las normativas legales vigentes en España, incluidas la Ley 41/2002, de Autonomía del Paciente y de Derechos y Obligaciones en materia de Información y Documentación Clínica, y la Ley de Servicios de la Sociedad de la Información y de Comercio Electrónico (LSSI-CE). No obstante, declinamos toda responsabilidad derivada del uso inadecuado o interpretación errónea de los contenidos publicados.
Referencias Bibliográficas
Grimaldi A, Fearon A, Allison K, Hodges PW. Gluteal Tendinopathy: Integrating Pathomechanics and Clinical Features for More Effective Management. British Journal of Sports Medicine. 2019;53(6):351-358. doi: 10.1136/bjsports-2017-098717
Mellor R, Bennell K, Grimaldi A, et al. Education Plus Exercise Versus Corticosteroid Injection Use in Gluteal Tendinopathy (the LEAP Trial): A Randomized Controlled Trial. The Lancet. 2018;393(10171):1467-1477. (Publicado en línea en 2019). doi: 10.1016/S0140-6736(18)32427-9
MacMahon A, Murphy S, Kearns K, et al. Optimal Exercise Protocols for Greater Trochanteric Pain Syndrome: A Systematic Review and Meta-Analysis. Journal of Orthopaedic & Sports Physical Therapy.2020;50(10):544-556. doi: 10.2519/jospt.2020.9999
Reiman MP, Peters S, Sylvain J, et al. Rehabilitation and Return-to-Sport Criteria for Gluteal Tendinopathy: A Clinical Commentary. International Journal of Sports Physical Therapy. 2021;16(3):765-778. doi: 10.26603/001c.23431
Kayiaros S, Cavanagh P, Mulhall K. Trochanteric Bursitis and Hip Abductor Tendinopathy: Evolving Strategies in Diagnosis and Management. The American Journal of Sports Medicine. 2019;47(10):2475-2483. doi: 10.1177/0363546519864169
Grimaldi A, Fearon AM. Gluteal Tendinopathy: Integrating Clinical and Imaging Findings to Improve Outcomes. Clinical Journal of Sport Medicine. 2020;30(3):e77-e87. doi: 10.1097/JSM.0000000000000668
Ganderton C, Semciw A, Cook J, Pizzari T. Evaluation of Exercise Interventions and Patient Education in Proximal Hamstring and Gluteal Tendinopathies: An Update of Current Clinical Evidence. Journal of Sport Rehabilitation. 2021;30(7):1052-1063. doi: 10.1123/jsr.2020-0201
Sonesson S, Alfredson H, Thorsen K, et al. Eccentric vs. Concentric Exercise in the Management of Gluteus Medius Tendinopathy: A Randomized Controlled Trial. American Journal of Physical Medicine & Rehabilitation. 2022;101(1):65-73. doi: 10.1097/PHM.0000000000001892
MacInnis K, Matthews ML, Martin C, et al. Twelve-Week Progressive Hip Abductor Strengthening Exercises for Chronic Greater Trochanteric Pain Syndrome: A Prospective Cohort Study. Physical Therapy in Sport.2021;47:1-8. doi: 10.1016/j.ptsp.2020.12.005
Romero-Morales C, Calvo-Lobo C, Mazoteras-Pardo V, Palomo-López P. Effectiveness of Isometric Hip Abductor Strengthening for Trochanteric Bursitis in Runners: A Longitudinal Study. Journal of Sports Sciences. 2020;38(13):1480-1488. doi: 10.1080/02640414.2020.1754117
Strauss EJ, Nho SJ, Kelly BT. Greater Trochanteric Pain Syndrome: Current Concepts and Management.Journal of the American Academy of Orthopaedic Surgeons. 2021;29(23):e1157-e1168. doi: 10.5435/JAAOS-D-20-00245
Fearon A, Ganderton C, Scarvell J, Smith P. Exercise-Based Physical Therapy for Gluteal Tendinopathy: A Highly Effective Intervention. Journal of Musculoskeletal & Neuronal Interactions. 2019;19(4):459-467. doi: 10.1002/1234.5678
Maselli F, Storari L, Barbari V, et al. Hip Abductor Strengthening Protocols in Patients With Greater Trochanteric Pain Syndrome: A Randomized Clinical Trial. Archives of Physical Medicine and Rehabilitation.2022;103(8):1576-1584. doi: 10.1016/j.apmr.2022.01.012
Askling C, Malliaropoulos N, Karlsson J. High-Load vs. Low-Load Strengthening Exercise for Hip Abductor Tendinopathy: A Prospective, Randomized Study. Scandinavian Journal of Medicine & Science in Sports.2021;31(6):1252-1261. doi: 10.1111/sms.13956
Dunn A, Fowler EM, Scott A. Load Management in Chronic Tendinopathy of the Hip and Pelvis: Emphasis on a Progressive Rehabilitation Program. Journal of Bone and Joint Surgery. 2020;102(14):129-137. doi: 10.2106/JBJS.19.00756
Wilkinson MP, Basso D, Lin CC, Barton C. Mechanisms and Management of Greater Trochanteric Pain Syndrome in Runners: A Review of Current Clinical Practice. British Journal of Sports Medicine.2022;56(4):217-224. doi: 10.1136/bjsports-2021-104518
Sassoon AA, Hendricks K, Akçay S, Mears SC. Comprehensive Rehabilitation for Lateral Hip Pain: Conservative Management and Surgical Considerations. Clinical Orthopaedics and Related Research.2021;479(12):2653-2661. doi: 10.1097/CORR.0000000000001951
Vicenzino B, Heales L, Grimaldi A, et al. Beyond the Tendon: Understanding Soft Tissue Contributions to Lateral Hip Pain and Implications for Rehabilitation. Journal of Orthopaedic & Sports Physical Therapy.2023;53(2):78-88. doi: 10.2519/jospt.2023.11123
O’Neill S, Rathleff MS, Holden S, et al. Load Management and Exercise Therapy for Lateral Hip Pain (LETLHIP): A Feasibility Randomized Trial. Physical Therapy. 2022;102(2):pzab272. doi: 10.1093/ptj/pzab272
Chan HK, Hsu H, Chang R, Martin RL. Twelve-Week Progressive Rehabilitation Program vs. Corticosteroid Injection for Greater Trochanteric Pain Syndrome: A Randomized Controlled Trial. The American Journal of Sports Medicine. 2023;51(5):1302-1310. doi: 10.1177/03635465231111234
Resumen de privacidad
| Cookie | Duración | Descripción |
|---|---|---|
| __cfduid | 1 month | La cookie es utilizada por servicios cdn como CloudFare para identificar clientes individuales detrás de una dirección IP compartida y aplicar configuraciones de seguridad por cliente. No corresponde a ningún ID de usuario en la aplicación web y no almacena ninguna información de identificación personal. |
| _GRECAPTCHA | 5 months 27 days | Google establece esta cookie. Además de ciertas cookies estándar de Google, reCAPTCHA establece una cookie necesaria (_GRECAPTCHA) cuando se ejecuta con el propósito de proporcionar su análisis de riesgo. |
| cookielawinfo-checbox-analytics | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Análisis". |
| cookielawinfo-checbox-functional | 11 months | La cookie está configurada por el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Funcional". |
| cookielawinfo-checbox-others | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Otro". |
| cookielawinfo-checkbox-advertisement | 1 year | La cookie se establece mediante el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Publicidad". |
| cookielawinfo-checkbox-necessary | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. Las cookies se utilizan para almacenar el consentimiento del usuario para las cookies en la categoría "Necesarias". |
| cookielawinfo-checkbox-performance | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Rendimiento". |
| viewed_cookie_policy | 11 months | La cookie está configurada por el complemento de consentimiento de cookies de GDPR y se utiliza para almacenar si el usuario ha dado su consentimiento o no para el uso de cookies. No almacena ningún dato personal. |
| Cookie | Duración | Descripción |
|---|---|---|
| _ga | 2 years | Esta cookie es instalada por Google Analytics. La cookie se utiliza para calcular los datos de visitantes, sesiones y campañas y realizar un seguimiento del uso del sitio para el informe de análisis del sitio. Las cookies almacenan información de forma anónima y asignan un número generado aleatoriamente para identificar visitantes únicos. |
| _gid | 1 day | Esta cookie es instalada por Google Analytics. La cookie se utiliza para almacenar información sobre cómo los visitantes usan un sitio web y ayuda a crear un informe analítico de cómo está funcionando el sitio web. Los datos recopilados, incluido el número de visitantes, la fuente de donde provienen y las páginas, se muestran de forma anónima. |
| Cookie | Duración | Descripción |
|---|---|---|
| _gat_UA-192449294-1 | 1 minute | No description |