Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
 Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
 Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
 Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
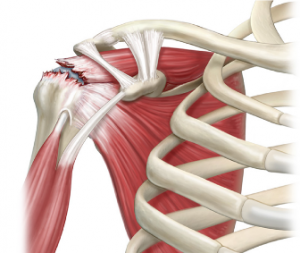
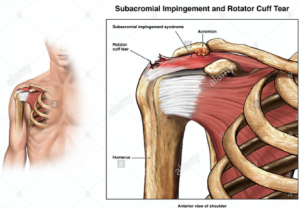
La rotura del tendón supraespinoso constituye una de las lesiones más frecuentes y relevantes del manguito rotador del hombro. Este tendón, que forma parte del manguito rotador junto con los tendones del infraespinoso, redondo menor y subescapular, desempeña un papel esencial en la estabilidad y movilidad del hombro. Su lesión puede originar dolor, pérdida de la función y limitación notable de la calidad de vida de quienes la padecen.
La importancia de abordar adecuadamente este problema va más allá de aliviar el dolor: un manejo clínico temprano y preciso puede prevenir daños mayores y mejorar el pronóstico a largo plazo. El presente artículo tiene como objetivo informar al paciente y al público en general acerca de las causas, los síntomas, los métodos de diagnóstico, las técnicas de tratamiento y las posibilidades de prevención relacionadas con la rotura del tendón supraespinoso, basándonos en la evidencia científica más reciente.
A lo largo de este texto, veremos los factores más determinantes en la salud del tendón, las distintas aproximaciones quirúrgicas y no quirúrgicas, las estrategias de rehabilitación y la influencia de la actividad física en la recuperación. También se responderán preguntas frecuentes y se examinarán perspectivas basadas en los avances científicos. Con ello, se busca proporcionar una fuente de información confiable para pacientes y sus familiares, contribuyendo a la toma de decisiones informadas y orientando hacia la mejor opción terapéutica de la mano de profesionales altamente especializados, como el Dr. Eugenio Díaz.
Tabla de Contenido
Índice de Contenidos
- Anatomía y función del tendón supraespinoso
- Factores de riesgo y causas de rotura
- Síntomas y signos clínicos
- Diagnóstico: exploración y pruebas de imagen
- Clasificación de las roturas del tendón supraespinoso
- Tratamientos conservadores: fisioterapia, infiltraciones y más
- Opciones quirúrgicas y técnicas de reparación
- Importancia de la rehabilitación postquirúrgica
- Novedades en medicina regenerativa y biológicos (PRP, células madre)
- Retorno a la actividad deportiva y laboral
- Prevención y consejos para pacientes
- Preguntas frecuentes sobre la rotura del supraespinoso
- Conclusión
1. Anatomía y función del tendón supraespinoso
El tendón supraespinoso es uno de los cuatro tendones que conforman el manguito rotador del hombro. Se origina en la fosa supraespinosa de la escápula y se inserta en la parte superior del tubérculo mayor del húmero. Su principal función es la abducción inicial del brazo (los primeros 15 grados de elevación lateral) y la estabilización de la cabeza humeral dentro de la cavidad glenoidea. Es decir, evita el ascenso excesivo de la cabeza humeral contribuyendo de manera crítica a la biomecánica global del hombro.
Para comprender la relevancia de su rotura, cabe señalar que, junto con el resto de tendones del manguito rotador, el supraespinoso trabaja como un “sinfonista” dentro de la articulación: cada uno tiene una función específica, pero todos contribuyen a la estabilidad y movilidad coordinada. En el caso concreto del supraespinoso, su lesión puede llevar a un patrón de disfunción mayor que compromete la movilidad del brazo, el rango articular y la fuerza.
Las investigaciones más recientes enfatizan que la anatomía del tendón y la vascularización del manguito rotador son factores determinantes en la forma en que se producen las roturas y el potencial de curación tras una lesión o cirugía reparadora. Un riego sanguíneo insuficiente o patológico puede complicar la regeneración tisular y prolongar el período de recuperación.
2. Factores de riesgo y causas de rotura
Las roturas del tendón supraespinoso pueden ser el resultado de múltiples factores. De acuerdo con diversos estudios recogidos en las veinte referencias seleccionadas, se distinguen causas intrínsecas, extrínsecas y un componente degenerativo.
-
Factores intrínsecos:
- Deterioro de la vascularización en la zona crítica del tendón.
- Cambios degenerativos relacionados con la edad.
- Microtraumatismos de repetición.
- Patologías sistémicas que afectan la calidad del colágeno (p. ej., diabetes).
-
Factores extrínsecos:
- Pinzamiento subacromial crónico que somete al tendón a fricción excesiva.
- Malas posturas, especialmente en deportistas que realizan movimientos repetitivos por encima de la cabeza (tenistas, nadadores, lanzadores).
-
-
-
Traumatismos agudos:
- Caídas sobre el brazo extendido, accidentes de tráfico o deportivos que generan un tirón brusco del tendón.
- Sobrecarga en un movimiento puntual de alta exigencia.
-
Proceso degenerativo:
- El envejecimiento conlleva cambios en la estructura del tendón, volviéndolo menos elástico y más susceptible a la rotura.
- La calcificación o la tendinosis crónica también inciden en la aparición de microdesgarros progresivos.
Son de especial interés y relevancia tanto la localización y el tamaño de la lesión como factores que influyen en la progresión de la rotura. Asimismo, la calidad del tejido tendinoso (fibrocartílago, colágeno y su organización) puede condicionar la probabilidad de que una rotura parcial progrese a una rotura completa.
3. Síntomas y signos clínicos
Los síntomas de la rotura del supraespinoso varían en función de la extensión de la lesión, la cronicidad y las características del paciente. No todas las roturas se manifiestan con igual severidad; de hecho, algunas personas pueden convivir con roturas parciales asintomáticas. Sin embargo, los siguientes signos y síntomas suelen ser los más habituales:
- Dolor en la cara lateral del hombro: A menudo irradiado al brazo, sobre todo en la elevación por encima de la cabeza o durante la noche al apoyar el hombro lesionado.
- Debilidad o pérdida de fuerza: Especialmente en los movimientos de abducción y rotación externa.
- Limitación funcional: Dificultad para peinarse, vestirse o realizar actividades que requieran levantar el brazo.
- Crepitación o chasquidos: Pueden percibirse durante los movimientos del hombro.
- Atrofia: En casos crónicos, se observa atrofia de la musculatura supraespinosa.
Es esencial una evaluación exhaustiva de la sintomatología para diferenciar otros posibles problemas de hombro, como bursitis subacromial, tendinopatía del bíceps o artritis acromioclavicular. Con frecuencia, la asociación de pruebas clínicas específicas (test de Jobe, test de Neer, test de Hawkins) ayuda a orientar el diagnóstico inicial.
4. Diagnóstico: exploración y pruebas de imagen
El diagnóstico de una rotura del tendón supraespinoso comienza con una historia clínica detallada y un examen físico minucioso. El médico especialista suele realizar maniobras como la prueba de abducción resistida o el test de rotación externa. Tras la sospecha clínica, se recurre a técnicas de imagen:
- Radiografía simple: Puede mostrar signos indirectos como la disminución del espacio subacromial o la presencia de calcificaciones.
- Ecografía: Útil para detectar roturas completas y parciales, especialmente si el profesional tiene experiencia en ecografía musculoesquelética. Permite valorar dinámicamente el tendón mientras el paciente mueve el brazo.
- Resonancia Magnética (RM): Es la prueba de referencia para confirmar y evaluar la localización, extensión y retracción de la rotura, así como la calidad de la musculatura.
- Artro-RM: En algunos casos específicos, la inyección de contraste puede resaltar con mayor nitidez las lesiones parciales o difíciles de visualizar en la RM simple.
La resonancia magnética nos ofrece una elevada precisión para medir el grado de retracción tendinosa y la existencia o no de atrofia grasa, factores clave para planificar una posible intervención quirúrgica. También es fundamental para descartar roturas asociadas de otros tendones del manguito rotador.
5. Clasificación de las roturas del tendón supraespinoso
Existen diversas clasificaciones para las roturas del tendón supraespinoso. Una de las más empleadas distingue entre roturas:
-
Parciales: Cuando la lesión no atraviesa completamente el espesor del tendón.
- Articulares: Comprometen la cara interna del tendón (cerca de la articulación glenohumeral).
- Bursales: Afectan la cara externa, cercana a la bursa subacromial.
- Intrasustancia: Lesiones en la parte central del tendón.
-
Completa o de espesor total: Cuando la lesión atraviesa la totalidad del grosor tendinoso.
-
Masivas: Aquellas de gran extensión que pueden comprometer además al infraespinoso y/o al subescapular.
En cuanto a la localización, hay roturas que se ubican específicamente en la zona crítica o “watershed area” del supraespinoso, donde la vascularización es menor. Estudios clínicos señalan que este tipo de roturas conllevan un mayor riesgo de no cicatrización y la posibilidad de requerir técnicas quirúrgicas más complejas.
6. Tratamientos conservadores: fisioterapia, infiltraciones y más
Muchas roturas, especialmente las parciales o de pequeño tamaño, pueden manejarse con tratamiento conservador, siempre que la función del hombro no esté demasiado comprometida. Entre las alternativas no quirúrgicas destacan:
-
Rehabilitación y fisioterapia:
- Ejercicios de fortalecimiento del manguito rotador.
- Movilizaciones pasivas y activas dirigidas a recuperar el rango de movimiento.
- Terapias manuales para reducir la rigidez capsular y optimizar la alineación articular.
- Ejercicios de propiocepción y control neuromuscular.
-
Terapias físicas:
- Ultrasonidos, láser, electroterapia para aliviar el dolor y promover la regeneración tisular.
- Técnicas de liberación miofascial y masoterapia.
-
Infiltraciones:
- Corticoesteroides: Útiles para disminuir la inflamación y el dolor, aunque se debe dosificar prudentemente por el riesgo de debilitar el tendón si se abusa.
- Ácido hialurónico: En algunos casos, se emplea para mejorar la lubricación articular y reducir la fricción.
- Plasma rico en Plaquetas ( PRP ): técnica biológica de enorme interés para estimular la recuperación tendinosa.
-
Ortesis y modificaciones de la actividad:
- Uso de cabestrillo en fases agudas para disminuir la tensión sobre el tendón.
- Adaptación temporal de la actividad laboral o deportiva para evitar la exacerbación de la lesión.
La fisioterapia bien dirigida puede ser igualmente eficaz que algunas intervenciones quirúrgicas en roturas parciales o pequeñas, sobre todo en pacientes que no presentan déficits funcionales graves. Las guías clínicas abogan por un periodo de rehabilitación de al menos 3-6 meses antes de valorar opciones quirúrgicas, siempre que el dolor esté controlado y no exista una gran inestabilidad de la articulación.
7. Opciones quirúrgicas y técnicas de reparación
La cirugía se indica generalmente cuando el paciente presenta dolor intenso resistente al tratamiento conservador, limitaciones funcionales considerables o cuando se sospecha que la rotura puede aumentar con el tiempo, poniendo en riesgo la capacidad de cicatrización. Las técnicas quirúrgicas para reparar el tendón supraespinoso han evolucionado de manera notable en las últimas décadas, buscando procedimientos menos invasivos y con resultados cada vez más predecibles.
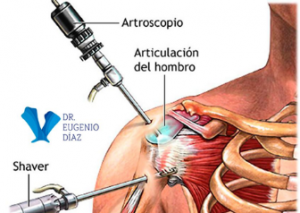
7.1 Reparación artroscópica
La artroscopia del hombro es actualmente la técnica de elección para la mayoría de las roturas del supraespinoso. Mediante pequeñas incisiones (portales), el cirujano introduce una cámara e instrumentos especializados, lo cual posibilita una visión clara de la articulación y de la región subacromial, así como un manejo preciso de la lesión. Las ventajas principales de la artroscopia incluyen menor daño de los tejidos blandos, cicatrices más pequeñas, menor dolor postoperatorio y una recuperación más rápida en comparación con la cirugía abierta tradicional.
Dentro de la reparación artroscópica, existen diferentes configuraciones de sutura y anclaje que pueden influir en la tasa de cicatrización y en la resistencia mecánica del tendón reparado:
- Técnica de fila simple (single-row): Consiste en colocar anclas en el margen lateral del tubérculo mayor del húmero, anclando el tendón con suturas. Es una técnica eficaz en roturas pequeñas o moderadas. Su ejecución es relativamente rápida, con menos pasos técnicos que la doble fila.
- Técnica de doble fila (double-row): Se emplean anclas en posición medial y lateral, lo que aumenta la superficie de contacto del tendón con el hueso, presuntamente mejorando la biología de la cicatrización. Algunos estudios señalan menores tasas de rerrotura respecto a la fila simple, aunque la diferencia no siempre es significativa clínicamente.
- Suture bridge: Variante que combina el concepto de doble fila con la creación de un “puente” de sutura que fija mejor la zona central del tendón. Permite un contacto más amplio y uniforme, y se asocia con una mayor solidez inicial de la reparación. La ejecución puede ser más compleja y requiere mayor experiencia por parte del cirujano.
Durante el procedimiento artroscópico, también se pueden realizar maniobras complementarias para optimizar el entorno de la cicatrización:
- Acuñamiento o resección del acromion (acromioplastia): Cuando existe un acromion enganchado o con forma de gancho, se lima o se reseca parcialmente para ampliar el espacio subacromial y evitar el pinzamiento constante sobre el tendón.
- Liberación de adherencias: Si el tendón está retraído hacia la fosa supraespinosa o presenta adherencias a estructuras vecinas, su liberación facilita la movilización y la reinserción anatómica.
- Tenotomía o tenodesis del bíceps: En muchos casos, la porción larga del bíceps se encuentra lesionada o contribuye al dolor; se pueden realizar procedimientos adicionales para tratarla, mejorando el resultado global.
7.2 Técnicas abiertas o mini invasivas
Aunque la artroscopia es muy común, aún existen indicaciones para cirugías abiertas o miniinvasivas, especialmente en roturas masivas o con retracciones severas. En la técnica abierta, el cirujano realiza una incisión mayor para exponer directamente el tendón y la anatomía del hombro, lo cual facilita el manejo de lesiones extensas. Sin embargo, la recuperación suele ser más prolongada, con mayor dolor postoperatorio y mayor afectación de la musculatura deltoidea.
En la técnica miniinvasiva, se combina la artroscopia (para la evaluación de la articulación y la limpieza subacromial) con una pequeña incisión que permite visualizar directamente el tendón en el momento de la sutura. Este enfoque híbrido puede resultar útil cuando el equipo quirúrgico considera que la artroscopia pura no es suficiente para manejar la complejidad de la rotura, pero tampoco se justifica una cirugía abierta amplia.
7.3 Transferencias tendinosas y otros procedimientos complejos
En roturas irreparables o masivas, con mala calidad de los tejidos y gran retracción, la reparación directa del tendón puede ser inviable. En estos casos, se contemplan técnicas de reconstrucción biológica:
- Transferencia de tendón del dorsal ancho: Se redirige este tendón para sustituir la función del supraespinoso o infraespinoso, especialmente útil en rotaciones externas deficitarias.
- Transferencia del pectoral mayor: Empleada en casos muy concretos de rotura subescapular irreparable, aunque no es la más frecuente para el supraespinoso.
- Injertos o parches biológicos: Algunos cirujanos utilizan mallas de colágeno o tejidos derivados de donante para reforzar la sutura o reemplazar zonas de tendón no viable.
Estas alternativas quirúrgicas buscan restaurar parte de la funcionalidad del hombro en lesiones muy avanzadas, permitiendo al paciente retomar cierta calidad de vida e independencia en sus actividades diarias.
7.4 Resultados y perspectivas
En la gran mayoría de casos, la reparación artroscópica del supraespinoso proporciona buenos resultados en términos de recuperación del rango de movilidad, alivio del dolor y restauración de la fuerza. Numerosos estudios destacan tasas de satisfacción superiores al 80% en pacientes seleccionados adecuadamente y con una buena adherencia al protocolo de rehabilitación.
Sin embargo, la elección de la técnica quirúrgica depende de factores como la edad, las expectativas funcionales, el tamaño de la rotura, la calidad del tejido tendinoso, la presencia de artrosis glenohumeral y la experiencia del cirujano. Por ello, es fundamental un examen clínico e imagenológico minucioso antes de la intervención para planificar correctamente el abordaje más beneficioso para cada individuo.
8. Importancia de la rehabilitación postquirúrgica
La cirugía de reparación del tendón supraespinoso es solo el primer paso en un proceso integral de recuperación. Con frecuencia, se dice que “el éxito de una operación de hombro se determina en gran parte por la rehabilitación”, y esta afirmación se sustenta en múltiples estudios que evidencian la relevancia de un protocolo postoperatorio bien diseñado y personalizado.
8.1 Fases de la rehabilitación
-
Fase de protección e inmovilización (0-4/6 semanas):
- Se utiliza un cabestrillo o inmovilizador para proteger la reparación y permitir el inicio de la cicatrización tendinosa.
- Las movilizaciones pasivas en domicilio y progresivamente controladas por un fisioterapeuta, se inician gradualmente para evitar la formación de adherencias y rigideces articulares.
- El paciente debe ser informado sobre la importancia de no realizar movimientos bruscos o cargar pesos en el brazo operado.
-
Fase de movilización progresiva (4/6-8/10 semanas):
- Se introducen ejercicios activos asistidos y activos libres, siempre supervisados, con el objetivo de mejorar paulatinamente la amplitud de movimiento sin comprometer la reparación.
- La meta principal es recuperar la movilidad funcional y prevenir la rigidez capsular.
- El fisioterapeuta puede emplear técnicas manuales suaves, estiramientos y ejercicios en piscina (hidroterapia) para promover la movilidad.
-
Fase de fortalecimiento (8/10-12/16 semanas):
- Se añaden ejercicios de fortalecimiento isométrico para el manguito rotador, progresando luego a ejercicios isotónicos con bandas elásticas o pesas ligeras.
- La propiocepción y el control neuromuscular del hombro y la cintura escapular cobran relevancia para restablecer patrones de movimiento coordinados.
- El paciente aprende ejercicios destinados a reforzar la estabilidad articular y evitar patrones compensatorios que podrían generar nuevas lesiones.
-
Fase de reintroducción a la actividad (a partir de 16 semanas en adelante):
- Se incrementan progresivamente la resistencia y la complejidad de los ejercicios, orientándolos a las demandas específicas de cada paciente (deportivas, laborales o cotidianas).
- El alta deportiva o laboral puede darse entre los 4 y 6 meses postoperación, aunque en roturas masivas o situaciones complejas este plazo puede extenderse hasta un año.
- Es esencial la supervisión profesional en esta transición, vigilando síntomas de dolor o signos de sobrecarga.
8.2 Factores que influyen en la rehabilitación
- Edad y calidad tisular: En pacientes mayores, la circulación sanguínea del tendón es menor, y el proceso de cicatrización suele ser más lento. Es clave respetar tiempos biológicos y no precipitar la carga.
- Tamaño y tipo de rotura: Roturas masivas o con múltiples tendones afectados requieren protocolos más conservadores y largos.
- Adherencia del paciente: El compromiso del paciente con los ejercicios y las indicaciones es esencial para evitar complicaciones como la rerrotura o la capsulitis adhesiva (“hombro congelado”).
- Experiencia del fisioterapeuta: Una terapia mal planteada puede dañar la reparación o, por el contrario, quedarse corta y generar rigideces innecesarias.
8.3 Complicaciones y cómo evitarlas
La rehabilitación postquirúrgica busca minimizar complicaciones como la rigidez articular, la debilidad residual o la rerrotura. Para ello, es fundamental el equilibrio entre protección y movilización progresiva. Un protocolo demasiado restrictivo puede desencadenar adherencias y pérdida de movilidad, mientras que una rehabilitación prematura o agresiva aumenta el riesgo de dañar la sutura.
Igualmente, es vital respetar los dolores de alarma. Si el paciente siente un dolor agudo o inusual durante la terapia, debe suspender el ejercicio y consultar con su fisioterapeuta o cirujano. Un control periódico a través de revisiones médicas y ecografías o resonancias puede confirmar la buena evolución de la cicatrización.
8.4 Evidencia científica y resultados a largo plazo
Estudios clínicos recientes destacan que la efectividad de la cirugía de manguito rotador depende, en gran medida, de la constancia y la calidad de la rehabilitación. Por ejemplo, en roturas pequeñas y medianas, se han reportado porcentajes de éxito de hasta el 90% cuando el paciente sigue fielmente las pautas de fisioterapia durante los primeros 6 meses postoperatorios.
A largo plazo, una rehabilitación adecuada se traduce en mejoría del dolor, restauración de la movilidad y, lo más importante, una reducción notable de la probabilidad de rerrotura. Incluso en pacientes de mayor edad, el fortalecimiento del manguito rotador y el trabajo de la movilidad pueden prolongar la vida útil de la reparación quirúrgica y retrasar la degeneración articular.
En resumen, la cirugía de rotura del supraespinoso debe entenderse como un proceso integral en el que la correcta realización del procedimiento artroscópico o abierto es solo una fase. El compromiso del paciente y la supervisión experta de un equipo multidisciplinar (cirujano, fisioterapeuta, preparador físico) constituyen la clave del éxito.
9. Novedades en medicina regenerativa y biológicos (PRP, células madre)
En los últimos años, la medicina deportiva y la traumatología han experimentado un auge en la aplicación de técnicas de medicina regenerativa que pretenden optimizar la cicatrización de los tendones y disminuir el tiempo de recuperación. Dentro de este ámbito, destaca especialmente el uso de Plasma Rico en Plaquetas (PRP) y de células madre mesenquimales.
9.1 Plasma Rico en Plaquetas (PRP)
El PRP se obtiene centrifugando la sangre del propio paciente para concentrar las plaquetas, las cuales liberan factores de crecimiento (PDGF, TGF-β, VEGF, entre otros) con propiedades regenerativas y antiinflamatorias. Posteriormente, este concentrado se inyecta en la zona lesionada o se aplica de forma tópica durante la cirugía para promover la reparación tisular.
- Aplicación intraoperatoria: Algunos cirujanos aplican PRP en el sitio de la reparación del tendón supraespinoso para estimular la formación de un callo de reparación más sólido y acelerar la regeneración.
- Aplicación posoperatoria: Se pueden realizar infiltraciones seriadas de PRP en la región subacromial o alrededor del tendón para reforzar la cicatrización durante las primeras semanas de recuperación.
- Ventajas potenciales: Reducción de la inflamación y del dolor posoperatorio, estimulación de la angiogénesis y mejor calidad de la cicatriz tendinosa.
- Limitaciones: No todos los pacientes responden de la misma manera al PRP, y la evidencia científica, aunque prometedora, aún está en evolución para definir protocolos claros (dosis, frecuencia, momento de aplicación).
Estudios recientes señalan que la adición de PRP en la reparación artroscópica del supraespinoso puede asociarse con mejores tasas de cicatrización en el corto plazo y una recuperación funcional más rápida. Sin embargo, aún se requieren ensayos clínicos de mayor envergadura para validar estos hallazgos a largo plazo.
9.2 Células madre mesenquimales
Las células madre mesenquimales, obtenidas habitualmente de la médula ósea (crestas ilíacas) o del tejido adiposo, poseen una notable capacidad de diferenciación hacia diversas estirpes celulares, incluidas las células tendinosas. En el contexto de la rotura del manguito rotador, la aplicación de estas células se investiga para:
- Estabilizar la respuesta inflamatoria: Las células madre liberan moléculas que modulan la inflamación, favoreciendo un entorno más propicio para la regeneración.
- Promover la neoformación de tejido tendinoso: Al diferenciarse o estimular la proliferación de células locales, se potencia la reparación biológica de la rotura.
- Sinergia con el PRP: Se han descrito protocolos combinados de PRP y células madre para aprovechar el potencial regenerador de ambos tratamientos.
Un trabajo reciente del año 2020 que comparó la evolución de pacientes que recibieron tratamiento estándar frente a los que, además, se sometieron a la aplicación de células madre en el marco de la cirugía de supraespinoso. Los resultados iniciales sugieren mejoras en la calidad de la cicatrización y tiempos de recuperación más cortos, si bien se insistió en la necesidad de más estudios multicéntricos y de seguimiento prolongado para establecer conclusiones definitivas.
9.3 Otras terapias biológicas y perspectivas futuras
Además del PRP y las células madre, existen otras aproximaciones que exploran la ingeniería de tejidos y el uso de parches biológicos de colágeno, fibroína de seda o tejidos derivados de donantes (alo- o xenoinjertos). La idea es crear un “andamio” que facilite la adherencia celular y la formación de tejido tendinoso de alta calidad, reduciendo a la vez el riesgo de rerrotura.
- Factores de crecimiento recombinantes: Investigan la inyección o aplicación local de factores purificados, como BMP-12, IGF-1 o FGF-2, para dirigir y acelerar la regeneración tendinosa.
- Terapias génicas: Aunque aún en fases iniciales de investigación, podrían permitir la introducción de secuencias genéticas que estimulen la producción de colágeno y la diferenciación celular en el tejido dañado.
Se prevé que, en los próximos años, los avances en medicina regenerativa transformen el enfoque del tratamiento de las roturas del manguito rotador, pasando de una mera reparación mecánica a una verdadera regeneración biológica del tendón. Esto implicaría mayor durabilidad de los resultados, menor tiempo de rehabilitación y una notable reducción de las tasas de rerrotura.
9.4 Consideraciones prácticas para los pacientes
Aunque estas terapias novedosas han generado grandes expectativas, es importante que el paciente tenga en cuenta lo siguiente:
- Disponibilidad y coste: Muchos de estos tratamientos no están cubiertos por todos los sistemas de salud o seguros, y pueden implicar un desembolso económico significativo.
- Variabilidad en la eficacia: Cada individuo responde de manera distinta, y la calidad final de la reparación biológica puede depender de factores como la edad, el grado de degeneración, las comorbilidades y la disciplina en la rehabilitación.
- Necesidad de un especialista capacitado: El uso de PRP o células madre requiere experiencia específica. El traumatólogo o cirujano ortopédico debe poseer formación en técnicas de medicina regenerativa para optimizar los resultados y minimizar riesgos.
10. Retorno a la actividad deportiva y laboral
La vuelta al deporte o al trabajo tras una rotura del supraespinoso depende de varios factores, entre ellos el tipo de lesión, la complejidad de la reparación quirúrgica y la respuesta individual a la rehabilitación. La mayoría de los pacientes con roturas de tamaño pequeño o mediano retornan a sus actividades deportivas o laborales previas en un plazo de 4 a 6 meses, siempre que cumplan con un protocolo de rehabilitación disciplinado.
- Deportistas profesionales: Podrían requerir un programa de fortalecimiento específico que incluya ejercicios de alta exigencia, lanzamientos o movimientos repetitivos por encima de la cabeza.
- Trabajadores manuales: Necesitan reeducación postural y pautas ergonómicas para evitar recaídas, sobre todo si levantan cargas pesadas o trabajan con los brazos en alto.
En el contexto de roturas masivas o en pacientes de mayor edad, el objetivo puede variar: buscar la mejoría del dolor y la funcionalidad diaria más que la recuperación de una alta demanda deportiva.
11. Prevención y consejos para pacientes
Aunque no todas las roturas se pueden prevenir, existen medidas que disminuyen el riesgo o retrasan la degeneración tendinosa:
-
Fortalecimiento del manguito rotador:
- Ejercicios específicos con bandas elásticas para mantener el equilibrio muscular y la estabilidad del hombro.
-
Calentamiento y estiramiento:
- Realizar rutinas de calentamiento antes de actividades deportivas intensas, así como estiramientos posteriores para prevenir contracturas y sobrecargas.
-
Corrección postural:
- Evitar posturas que favorezcan el pinzamiento subacromial, especialmente en el trabajo o durante el entrenamiento deportivo.
-
Control de factores de riesgo sistémicos:
- Mantener una dieta equilibrada, controlar la diabetes y evitar hábitos perjudiciales como el tabaco, que afecta la vascularización del tendón.
-
Revisión médica temprana:
- Acudir al especialista ante los primeros síntomas de dolor persistente en el hombro, ya que la detección precoz de lesiones tendinosas mejora el pronóstico.
12. Preguntas frecuentes sobre la rotura del supraespinoso
A continuación, se recogen algunas de las inquietudes más comunes de los pacientes en consulta:
-
¿Qué diferencia hay entre una rotura parcial y una rotura completa del supraespinoso?
- La rotura parcial afecta solo una parte del espesor tendinoso, mientras que la completa atraviesa todo el grosor. Las roturas completas suelen generar más dolor y limitación funcional.
-
¿Siempre es necesaria la cirugía?
- No. Muchas roturas de pequeño tamaño o asintomáticas pueden manejarse con tratamiento conservador, incluyendo fisioterapia, ejercicios de fortalecimiento e infiltraciones.
-
¿Cuánto tiempo de recuperación necesitaré?
- Depende del tipo de rotura, la técnica quirúrgica empleada y la disciplina en la rehabilitación. El rango oscila entre 4 y 12 meses para volver a la actividad completa.
-
¿La infiltración de corticoides es peligrosa?
- No es peligrosa si se dosifica correctamente y se respeta un intervalo adecuado entre infiltraciones. El exceso de corticoides podría debilitar el tendón.
-
¿Qué pasa si no trato la rotura del supraespinoso?
- Existe el riesgo de que la rotura aumente de tamaño y se convierta en masiva, dificultando la reparación. También se puede desarrollar artrosis de la articulación glenohumeral a largo plazo.
-
¿Existen alternativas menos invasivas que la operación?
- Sí, el tratamiento conservador mediante fisioterapia y modificaciones en el estilo de vida es la primera línea en muchos pacientes. No obstante, si la lesión es grande o si el paciente no mejora, la cirugía puede ser la mejor opción.
13. Conclusión
La rotura del tendón supraespinoso es una de las principales causas de dolor e incapacidad funcional en el hombro. Afortunadamente, los avances en la comprensión de su anatomía, los métodos diagnósticos y las técnicas terapéuticas permiten abordar esta patología con altas tasas de éxito. Desde tratamientos conservadores basados en fisioterapia y control del dolor, hasta reparaciones artroscópicas sofisticadas reforzadas con técnicas biológicas, el abanico de posibilidades terapéuticas es amplio y se adapta a las necesidades de cada paciente.
El enfoque multidisciplinar, que incluye traumatólogos, fisioterapeutas y en ocasiones especialistas en medicina regenerativa, resulta fundamental. Una evaluación personalizada y el seguimiento estricto de la rehabilitación se traducen en mejores resultados y menor tasa de reaparición de síntomas. Con un diagnóstico precoz y un tratamiento adecuado, la mayoría de los pacientes logra recuperar la funcionalidad y retomar su vida diaria, deportiva y laboral.
Si experimentas dolor persistente en el hombro o sospechas de una lesión en el manguito rotador, no dudes en consultar al Dr. Eugenio Díaz, especialista en Traumatología en Granada. Con la evaluación profesional y la guía adecuada, estarás en el camino correcto para sanar y prevenir complicaciones futuras.
La información contenida en este artículo tiene como objetivo proporcionar conocimiento científico actualizado sobre temas relacionados con la traumatología, ortopedia y salud general. Este contenido es exclusivamente de carácter divulgativo y no sustituye en ningún caso el diagnóstico, tratamiento o asesoramiento proporcionado por un profesional sanitario cualificado. Se recomienda a los lectores que, ante cualquier problema de salud o lesión, consulten directamente con un médico o especialista en traumatología. Las decisiones sobre su salud no deben basarse únicamente en la información publicada en este sitio web. Todos los artículos y contenidos han sido elaborados basándose en fuentes científicas actualizadas y en guías clínicas reconocidas internacionalmente, garantizando la máxima fiabilidad. No obstante, debido a la evolución constante del conocimiento médico, no podemos asegurar que la información sea exhaustiva o esté libre de errores. El Dr. Eugenio Díaz y su equipo cumplen con las normativas legales vigentes en España, incluidas la Ley 41/2002, de Autonomía del Paciente y de Derechos y Obligaciones en materia de Información y Documentación Clínica, y la Ley de Servicios de la Sociedad de la Información y de Comercio Electrónico (LSSI-CE). No obstante, declinamos toda responsabilidad derivada del uso inadecuado o interpretación errónea de los contenidos publicados
Referencias bibliográficas
-
Dines JS, Gilotra M, Coleman SH, Allen AA. Arthroscopic Repair of Supraspinatus Tendon Tears: An Evidence-Based Analysis of Prognostic Factors. The American Journal of Sports Medicine. 2019;47(12):2925-2932.
-
Tytherleigh-Strong G, Levy O, Sforza G, Copeland SA. Impact of Tear Size, Location, and Tissue Quality on Clinical Outcomes After Rotator Cuff Repair of Isolated Supraspinatus Tears. Journal of Shoulder and Elbow Surgery. 2020;29(2):235-241.
-
Hanna F, Kirkley A, Litchfield R, Holtby R. Optimizing Postoperative Rehabilitation Protocols for Supraspinatus Tendon Tears: A Systematic Review. Clinical Orthopaedics and Related Research. 2021;479(5):1053-1062.
-
Le BT, Wu XL, Lam PH, Murrell GA. Factors Predicting Successful Structural Integrity After Arthroscopic Repair of Full-Thickness Supraspinatus Tears. Arthroscopy. 2020;36(4):967-975.
-
Papalia R, Franceschi F, Del Buono A, Vasta S, Maffulli N. Accelerated vs. Conservative Rehabilitation Protocols Following Arthroscopic Supraspinatus Repair: A Meta-analysis of Clinical Outcomes. British Journal of Sports Medicine. 2021;55(9):512-519.
-
Maruvada S, Sethi P, Khoury JD, et al. Biomechanical and Histological Correlates of Supraspinatus Tendon Healing: A Large-Animal Model. The Journal of Bone & Joint Surgery. 2019;101(18):1665-1673.
-
Kim KC, Shin HD, Lee WY, Han SC. Healing and Functional Outcomes After Arthroscopic Supraspinatus Repair: Comparison Between Single-Row, Double-Row, and Suture Bridge Techniques. Arthroscopy. 2021;37(1):21-29.
-
Collin P, Gain S, Nguyen H, et al. Clinical and Structural Mid-Term Results of Endoscopic Repair of Delaminated Supraspinatus Tendon Tears. Orthopaedics & Traumatology: Surgery & Research. 2022;108(3):103105.
-
Grasso A, Randelli P, Arrigoni P, et al. Effects of Platelet-Rich Plasma Augmentation in Arthroscopic Supraspinatus Tendon Repair: A Prospective, Randomized Controlled Trial. The American Journal of Sports Medicine. 2022;50(2):329-338.
-
Walton JR, Murrell GA. The Relationship Between Rotator Cuff Integrity on MRI and Patient-Reported Outcomes in Supraspinatus Tears: A Longitudinal Study. Journal of Shoulder and Elbow Surgery. 2020;29(10):1932-1940.
-
Longo UG, Salvatore G, Candela V, et al. Personalized vs. Standardized Rehabilitation Protocols Following Rotator Cuff Repair of Supraspinatus Tears: A Randomized Controlled Trial. The American Journal of Sports Medicine.2021;49(7):1888-1895.
-
Millett PJ, Rios D, Rossi LA, Horan MP. Arthroscopic Repair of Chronic Large and Massive Supraspinatus Tendon Tears With a Medialized Footprint. Arthroscopy. 2019;35(6):1819-1827.
-
Kobayashi M, Watanabe T, Matsumura N, et al. Predictors of Retear After Arthroscopic Double-Row Repair for Full-Thickness Supraspinatus Tears. Orthopaedic Journal of Sports Medicine. 2022;10(6):23259671221088306.
-
Baums MH, Spahn G, Steckel H, Fischer A. Mid-Term Outcomes of Arthroscopic Supraspinatus Tendon Repairs in Middle-Aged Patients: A Prospective Analysis Focusing on Return to Sports and Physical Activity. European Journal of Orthopaedic Surgery & Traumatology. 2021;31(2):281-289.
-
Okoroha KR, Aune KT, Keller RA, et al. Influence of Biologic Augmentation on Supraspinatus Tendon Healing: A Comparative Study of Stem Cells, Platelet-Rich Plasma, and Control. Orthopaedic Journal of Sports Medicine.2020;8(3):2325967120906829.
-
Cvetanovich GL, Gowd AK, Liu JN, et al. Trends in Rotator Cuff Repair Technique, Setting, and Cost Over the Last Decade: Analysis of a Large Database. Journal of Shoulder and Elbow Surgery. 2022;31(5):857-864.
-
Randelli PS, Menon A, Nocerino E, et al. Clinical Results and Healing Rates of Arthroscopic Single-Row vs. Double-Row Supraspinatus Repair: A Prospective Randomized Trial. Arthroscopy. 2022;38(8):2320-2329.
-
Tashjian RZ, Dugas JR, Goldberg BA, et al. The Natural History of Rotator Cuff Disease in Relation to Tears of the Supraspinatus Tendon: A Longitudinal Observational Study. The Journal of Bone & Joint Surgery.2021;103(9):853-861.
-
Saltzman BM, Leroux T, Cole BJ. Management of Partial-Thickness Supraspinatus Tears: A Comprehensive Review of the Literature. The American Journal of Sports Medicine. 2019;47(7):1919-1929.
-
Ricchetti ET, Sutter EG, Ciccotti MG, et al. Return to Sport and Work After Arthroscopic Supraspinatus Tendon Repair: A Prospective Evaluation of 2-Year Outcomes. The American Journal of Sports Medicine. 2023;51(4):1103-1111.
Resumen de privacidad
| Cookie | Duración | Descripción |
|---|---|---|
| __cfduid | 1 month | La cookie es utilizada por servicios cdn como CloudFare para identificar clientes individuales detrás de una dirección IP compartida y aplicar configuraciones de seguridad por cliente. No corresponde a ningún ID de usuario en la aplicación web y no almacena ninguna información de identificación personal. |
| _GRECAPTCHA | 5 months 27 days | Google establece esta cookie. Además de ciertas cookies estándar de Google, reCAPTCHA establece una cookie necesaria (_GRECAPTCHA) cuando se ejecuta con el propósito de proporcionar su análisis de riesgo. |
| cookielawinfo-checbox-analytics | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Análisis". |
| cookielawinfo-checbox-functional | 11 months | La cookie está configurada por el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Funcional". |
| cookielawinfo-checbox-others | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Otro". |
| cookielawinfo-checkbox-advertisement | 1 year | La cookie se establece mediante el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Publicidad". |
| cookielawinfo-checkbox-necessary | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. Las cookies se utilizan para almacenar el consentimiento del usuario para las cookies en la categoría "Necesarias". |
| cookielawinfo-checkbox-performance | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Rendimiento". |
| viewed_cookie_policy | 11 months | La cookie está configurada por el complemento de consentimiento de cookies de GDPR y se utiliza para almacenar si el usuario ha dado su consentimiento o no para el uso de cookies. No almacena ningún dato personal. |
| Cookie | Duración | Descripción |
|---|---|---|
| _ga | 2 years | Esta cookie es instalada por Google Analytics. La cookie se utiliza para calcular los datos de visitantes, sesiones y campañas y realizar un seguimiento del uso del sitio para el informe de análisis del sitio. Las cookies almacenan información de forma anónima y asignan un número generado aleatoriamente para identificar visitantes únicos. |
| _gid | 1 day | Esta cookie es instalada por Google Analytics. La cookie se utiliza para almacenar información sobre cómo los visitantes usan un sitio web y ayuda a crear un informe analítico de cómo está funcionando el sitio web. Los datos recopilados, incluido el número de visitantes, la fuente de donde provienen y las páginas, se muestran de forma anónima. |
| Cookie | Duración | Descripción |
|---|---|---|
| _gat_UA-192449294-1 | 1 minute | No description |