Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
 Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
 Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
 Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
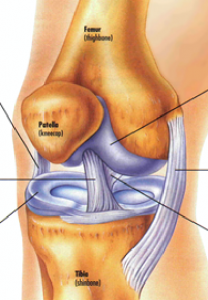
La rodilla es una de las articulaciones más importantes de nuestro cuerpo, pero también una de las más susceptibles a lesiones, especialmente en personas que practican deporte de forma regular o que realizan esfuerzos físicos intensos. Dentro de las estructuras que componen esta articulación, los meniscos desempeñan un papel crucial. Son cartílagos en forma de “C” o semiluna que permiten una mejor distribución de cargas, amortiguan los impactos y contribuyen a la estabilidad de la rodilla.
Cuando se produce una rotura meniscal, a menudo se plantea la duda entre extirpar parte del menisco (meniscectomía) o intentar repararlo (suturar la lesión). Con los avances recientes, la sutura meniscal se ha convertido en una opción cada vez más frecuente, con la finalidad de preservar la mayor cantidad de tejido meniscal posible y evitar complicaciones a largo plazo, como la artrosis precoz.
En este artículo, te explicaremos en profundidad todo lo relacionado con la sutura meniscal, basándonos en la literatura científica internacional y en la experiencia de múltiples especialistas. Si quieres saber cuáles son las últimas tendencias, las técnicas más efectivas y los cuidados necesarios para recuperarte de una lesión de menisco, te invitamos a continuar leyendo.
Tabla de Contenido
Índice de Contenidos
- Anatomía y Función del Menisco
- Tipos de Lesiones Meniscales
- Indicaciones y Criterios para la Reparación Meniscal
- Nuevas Técnicas de Sutura Meniscal
- Sutura “All-Inside”
- Sutura “Inside-Out”
- Sutura “Outside-In”
- Técnicas mixtas
- Materiales y Dispositivos de Vanguardia
- Biológicos y Factores de Crecimiento en la Reparación
- Ventajas de la Sutura frente a la Meniscectomía
- Abordaje Quirúrgico y Escenarios Especiales
- Lesiones radiales
- Desgarros en asa de cubo (Bucket-Handle)
- Lesiones en pacientes mayores de 40 años
- Reparación meniscal asociada a reconstrucción de LCA
- Protocolo de Rehabilitación y Tiempo de Recuperación
- Complicaciones y Tasa de Éxito
- Nuevas Perspectivas: Andamiajes y Trasplante Meniscal
- Preguntas Frecuentes de los Pacientes
- Conclusiones
1. Anatomía y Función del Menisco
Los meniscos son estructuras fibrocartilaginosas situadas en la cara articular de la tibia. Existen dos meniscos en cada rodilla: uno medial (interno) y otro lateral (externo).
- Forma y ubicación: El menisco medial tiene forma de “C” y está más firmemente adherido a la cápsula articular, lo que lo hace más propenso a lesiones traumáticas. El menisco lateral, de forma más cerrada casi en “O”, ofrece mayor movilidad.
- Funciones principales:
- Distribución del peso y absorción de impactos.
- Estabilidad articular (especialmente en el menisco medial, vinculado al ligamento colateral medial).
- Lubricación y nutrición del cartílago articular.
Mantener la integridad del menisco es esencial para la salud de la rodilla a largo plazo. De ahí que, siempre que sea posible, se intente reparar en lugar de extirpar.
2. Tipos de Lesiones Meniscales
Las lesiones meniscales varían según la ubicación y orientación de la rotura, así como las causas subyacentes:
- Lesiones longitudinales: Pueden ubicarse en la zona vascular del menisco, lo que mejora las probabilidades de cicatrización si se suturan.
- Lesiones radiales: Atraviesan las fibras meniscales desde el borde interno hacia la periferia. Son especialmente desafiantes por su complejidad biomecánica.
- Desgarros en asa de cubo (Bucket-Handle): Se produce un desplazamiento de la porción desgarrada del menisco, formando una especie de “asa” que puede bloquear la articulación.
- Lesiones degenerativas: Más comunes en población mayor y asociadas a desgaste articular.
- Lesiones complejas: Con combinaciones de patrones longitudinales, radiales y horizontales.
La clasificación y localización de la lesión son determinantes para el éxito de la sutura meniscal, puesto que las zonas más vascularizadas (tercio periférico) tienden a sanar mejor.
3. Indicaciones y Criterios para la Reparación Meniscal
Las indicaciones para la reparación meniscal han evolucionado significativamente en los últimos años, gracias a múltiples investigaciones que han aportado evidencia sobre los factores que contribuyen a un mejor pronóstico. Tradicionalmente, las recomendaciones de reparación se fundamentaban casi de forma exclusiva en la localización vascular de la lesión (zona roja-roja o zona roja-blanca), la edad del paciente y el tipo de desgarro. Sin embargo, estudios más recientes han profundizado en otros criterios complementarios que pueden favorecer o desalentar la decisión de suturar el menisco.
3.1. Edad y Estado Biológico del Paciente
- Menores de 40 años: Diversos trabajos señalan que la población joven presenta más capacidad de regeneración, lo que se traduce en un mayor índice de cicatrización tras la sutura. En la práctica, pacientes de entre 15 y 40 años, con roturas agudas y buena calidad meniscal, suelen ser los candidatos idóneos para la reparación.
- Mayores de 40 años: Durante años, se consideraba que la probabilidad de éxito de la sutura descendía drásticamente con la edad. Sin embargo, investigaciones más recientes muestran resultados alentadores incluso en pacientes de edad media o avanzada, siempre que no exista un daño degenerativo severo y se realice una selección cuidadosa de los casos. El estado general de la rodilla (ausencia de osteoartritis avanzada, buen balance muscular, etc.) y la motivación del paciente son variables clave.
3.2. Localización y Patrón del Desgarro
- Zonas Vascularizadas (roja-roja y roja-blanca): Las roturas ubicadas en la periferia del menisco (zona roja-roja) se asocian a mayor tasa de cicatrización, ya que reciben aporte sanguíneo directo de la cápsula sinovial. Cuanto más próxima a la periferia se encuentre la rotura, mayores son las probabilidades de éxito. En la zona roja-blanca (transicional), la probabilidad de curación es moderada, y a menudo se valora el uso de técnicas biológicas adyuvantes para potenciar la regeneración.
- Patrón de la rotura:
- Longitudinales: Son las más favorables para suturar, especialmente si abarcan el segmento periférico del menisco.
- Radiales: Presentan un desafío mayor por interrumpir la continuidad de las fibras que soportan la carga. Estudios sistemáticos indican que, aun así, es posible obtener buenos resultados con técnicas específicas de sutura y refuerzo.
- Completas o complejas: Las roturas de gran extensión, en “asa de cubo” o las que combinan varios planos (horizontal + radial) requieren un criterio individualizado y, a menudo, se combinan varias técnicas de sutura.
3.3. Tiempo Transcurrido desde la Lesión
El intervalo entre la aparición de la rotura y la intervención quirúrgica puede condicionar la calidad de los bordes meniscales y, por ende, la facilidad para suturarlos. Muchas guías clínicas resaltan que las reparaciones efectuadas dentro de las primeras 6-8 semanas suelen mostrar mayor tasa de cicatrización. Cuando transcurren meses o años, a menudo se producen cambios degenerativos que complican la reparación.
3.4. Estabilidad de la Rodilla y Lesiones Concomitantes
- Ligamento Cruzado Anterior (LCA): Es frecuente que la rotura meniscal coexista con una lesión del LCA. La reconstrucción simultánea del LCA favorece la reparación meniscal, pues restablece la biomecánica normal de la rodilla y reduce fuerzas de cizallamiento perjudiciales para la cicatrización.
- Estado del Cartílago: Un cartílago articular en buen estado aumenta las posibilidades de éxito de la reparación. En presencia de condropatía significativa, el pronóstico se ve afectado de forma negativa.
3.5. Nivel de Actividad, Deportista y Expectativas del Paciente
El enfoque actual concede gran importancia a la motivación del paciente y a su intención de continuar con actividades físicas de moderada o alta exigencia. Atletas profesionales o aficionados con alta demanda funcional pueden beneficiarse enormemente de la sutura, siempre que estén dispuestos a cumplir con un programa de rehabilitación estricto.
Asimismo, la educación del paciente es fundamental: comprender las ventajas de preservar el menisco —aun a costa de un periodo de recuperación más largo que la meniscectomía— suele ser determinante para alcanzar el éxito.
En suma, las indicaciones de reparación meniscal van más allá de la edad y el patrón de rotura, integrando una visión global del estado de la rodilla, el nivel de actividad, las expectativas y el momento de la intervención.
4. Nuevas Técnicas de Sutura Meniscal
La artroscopia ha experimentado un progreso excepcional en la última década, permitiendo que la reparación meniscal se lleve a cabo con mayor precisión y menor morbilidad. De ahí que se hayan desarrollado técnicas y dispositivos que ofrecen distintas aproximaciones (all-inside, inside-out, outside-in), así como variaciones en los patrones de sutura para adaptarse a la localización y forma de la rotura.
4.1. Sutura “All-Inside”
La técnica all-inside se caracteriza por efectuarse en su totalidad dentro de la cavidad articular, sin incisiones accesorias para pasar y anudar las suturas en la cara externa de la cápsula. Las principales aportaciones recientes en esta técnica incluyen:
- Mejoras en los Dispositivos: Los implantes de última generación, más pequeños y de anclaje seguro, evitan el riesgo de migración. Estos dispositivos se componen de unos anclajes o “pestanas” sintéticas que se liberan sobre la superficie meniscal y se conectan mediante un hilo ultrarresistente.
- Abordaje en Lesiones Posteriores: La técnica all-inside es especialmente útil para roturas en la zona posterior del menisco, donde la visualización artroscópica es más compleja.
- Ventajas y Desventajas:
- Ventajas: Menor tiempo quirúrgico, no se requieren grandes incisiones externas, menor riesgo de dañar estructuras neurovasculares colindantes.
- Desventajas: Un control más limitado de la tensión de la sutura, costo económico (los dispositivos suelen ser caros) y una curva de aprendizaje que puede requerir experiencia específica.
4.2. Sutura “Inside-Out”
Durante años, ha sido considerada la “técnica gold estándar” para lesiones longitudinales extensas. Se caracteriza por pasar la aguja de dentro hacia fuera y anudar en la superficie externa de la rodilla.
- Campo de Aplicación:
- Roturas verticales longitudinales, sobre todo en el tercio medio o posterior del menisco.
- Lesiones en “asa de cubo” de gran longitud.
- Precisión del Control de la Tensión: Varios autores subrayan que, al poder acceder manualmente a los nudos desde la zona externa de la cápsula, el cirujano obtiene una regulación de la tensión muy precisa. Esto a menudo se traduce en una coaptación de los bordes meniscales más firme.
- Riesgos Potenciales: Se requiere una incisión accesoria en la cara posterior o lateral de la rodilla, con un conocimiento anatómico detallado para evitar ramos del nervio safeno o el peroneo común, además de pequeños vasos en la cápsula.
4.3. Sutura “Outside-In”
Aunque es menos utilizada en la actualidad, conserva importancia para roturas en la zona anterior del menisco lateral o en casos específicos donde la disposición anatómica resulte favorable para este abordaje. La aguja atraviesa la cápsula de fuera hacia dentro, y el nudo puede anudarse internamente.
- Indicaciones Concretas:
- Lesiones cercanas al cuerno anterior del menisco.
- Casos donde la anatomía o la disponibilidad de instrumental artroscópico recomienden esta alternativa.
- Consideraciones Técnicas: Ofrece una curva de aprendizaje más sencilla en comparación con la técnica inside-out, pero no siempre es la más eficaz para roturas de gran longitud en el cuerno posterior.
4.4. Combinación de Técnicas
Uno de los aspectos más novedosos es la aplicación de múltiples técnicas en una misma intervención. Por ejemplo, en una rotura longitudinal extensa con afectación de la zona posterior se puede utilizar una técnica all-inside para la parte más posterior y una inside-out para el segmento medio. Esta estrategia combinada permite optimizar el sellado de la rotura en diversos planos, mejorando la estabilidad global.
4.5. Patrones de Sutura (Vertical, Horizontal, Cross-Suture, Matriz)
- Sutura Vertical: Históricamente, ha demostrado mayor resistencia biomecánica en roturas longitudinales. Permite unir los bordes rotos con puntos situados perpendicularmente a la orientación de las fibras meniscales.
- Sutura Horizontal: A menudo se aplica a roturas horizontales o en aquellas radiales que requieren aproximación tangencial, si bien algunos estudios sugieren menor resistencia a la tracción.
- Cross-Suture y “Sutura en X”: Investigaciones recientes han comparado la efectividad de patrones de sutura cruzados, demostrando una mejor estabilidad y reducción del gapping en ciertas roturas complejas o radiales.
- Técnicas de Matriz o “Cesta de Baloncesto”: Aparecen en casos muy específicos donde se busca la estabilización simultánea en varios puntos de la lesión, pero su uso es menos frecuente y requiere gran pericia quirúrgica.
En conjunto, el objetivo actual es individualizar la técnica según la localización exacta de la rotura, la morfología del desgarro, la experiencia del cirujano y la disponibilidad de dispositivos.
5. Materiales y Dispositivos de Vanguardia
Los avances en ingeniería biomédica han permitido diseñar materiales de sutura y sistemas de anclaje cada vez más fiables. Además, las casas comerciales especializadas en artroscopia han desarrollado dispositivos con mejoras ergonómicas y mecánicas que optimizan la maniobrabilidad dentro de la rodilla.
5.1. Sistemas de Reparación “All-Inside”
Existen diversos implantes diseñados específicamente para la técnica all-inside. Los más reconocidos incluyen:
FastFix (Smith & Nephew)
- Presenta pequeñas “flechas” plásticas o anclajes que se despliegan tras introducir el dispositivo por vía artroscópica.
- El hilo de sutura, habitualmente de polietileno trenzado (Ultra High Molecular Weight Polyethylene, UHMWPE), une ambos anclajes.
- Ofrece buena resistencia a la tracción y una inserción relativamente sencilla.
Meniscal Cinch (Arthrex)
- Consta de un sistema de pasaje de sutura integrado que facilita la inserción y la liberación del anclaje.
- Incorpora un “nudo deslizante” ajustable que permite regular la tensión de la sutura.
- Estudios biomecánicos han mostrado una alta resistencia al gapping.
OmniSpan (DePuy Synthes)
- Utiliza un mecanismo de gatillo que libera un anclaje en la periferia meniscal y otro en la parte central.
- Está diseñado para roturas verticales, aunque también se aplica en radiales con configuraciones especiales.
5.2. Suturas de Alto Rendimiento
La calidad del hilo de sutura es fundamental en la durabilidad de la reparación. Se utilizan hilos de polietileno trenzado de alta resistencia (por ejemplo, FibreWire, UltraBraid, Orthocord), que se caracterizan por:
- Alta resistencia mecánica a la tracción.
- Bajo perfil para reducir el volumen en la articulación y minimizar la irritación sinovial.
- Facilidad de anudado y menor riesgo de deslizamiento involuntario (Becker et al. 2021).
5.3. Materiales Reabsorbibles y Dispositivos Biodegradables
Para evitar la permanencia de anclajes sintéticos durante toda la vida del paciente, algunos fabricantes han desarrollado suturas y anclajes reabsorbibles (normalmente compuestos de ácido poliláctico o mezclas poliméricas similares). Estos implantes mantienen la fijación durante el tiempo crucial de cicatrización y luego se degradan de forma progresiva.
- Ventaja: No dejan materiales extraños a largo plazo en la rodilla.
- Desventajas: En ocasiones, su resistencia inicial puede ser menor que la de los anclajes no reabsorbibles, y el proceso de degradación podría producir cierta reacción inflamatoria local en casos puntuales.
5.4. Dispositivos de Soporte para Sutura Inside-Out y Outside-In
Aunque las agujas de sutura tradicionales siguen empleándose, se han diseñado guías específicas, cánulas y protectores neurovasculares que facilitan el paso seguro del hilo y disminuyen el riesgo de complicaciones.
- Las guías de sutura adaptadas (por ejemplo, las guías curvas para el cuerno posterior del menisco medial o lateral) permiten un ángulo óptimo de penetración y reducen la necesidad de maniobras forzadas dentro del espacio articular.
- Los sistemas de retracción neurovascular protegen las estructuras sensibles en la parte posterior de la rodilla durante el paso de la aguja.
5.5. Innovaciones en Diseño y Ergonomía
- Mecanismos de disparo: Muchos dispositivos incorporan un sistema tipo “pistola” que facilita el posicionamiento preciso y la liberación del anclaje con una sola mano, lo que otorga al cirujano mayor control y reduce la fatiga intraoperatoria.
- Compatibilidad con Instrumental Artroscópico: Los nuevos dispositivos son cada vez más compactos para pasar a través de cánulas de menor diámetro, optimizando la visualización e incrementando la versatilidad de la técnica.
5.6. Fibrin Clot, PRP y Otras Terapias Biológicas Aplicadas en Conjunto
Aunque estrictamente no son “dispositivos”, sí se han desarrollado kits y sistemas de aplicación de terapias biológicas que complementan la reparación meniscal. Por ejemplo, jeringas especiales para preparar y administrar PRP (Plasma Rico en Plaquetas) en el mismo acto quirúrgico o cámaras de centrifugado portátiles que facilitan la obtención de concentrados plaquetarios.
Estos métodos, al usarse junto con la sutura, pueden favorecer la angiogénesis y acelerar la formación de fibrocartílago de reparación.
6. Biológicos y Factores de Crecimiento en la Reparación
La tendencia actual apunta a combinar la sutura meniscal con terapias biológicas que potencien la curación:
- Fibrin Clot: Se coloca un coágulo de fibrina en la zona de rotura para aportar factores de crecimiento de manera local.
- PRP (Plasma Rico en Plaquetas): Se inyecta en la zona reparada para favorecer la regeneración tisular.
- Células madre mesenquimales: Aunque en fases experimentales, se plantean como un potencial método para mejorar la cicatrización meniscal y el pronóstico funcional.
Varios estudios recientes destacan tasas superiores de cicatrización al combinar sutura con estas terapias, especialmente en pacientes jóvenes o deportistas de élite.
7. Ventajas de la Sutura frente a la Meniscectomía
El manejo de las roturas meniscales ha evolucionado notablemente. Durante décadas, la meniscectomía (parcial o total) constituía el procedimiento estándar para resolver el dolor y el bloqueo articular. Sin embargo, a la luz de la evidencia actual, la sutura meniscal —cuando es viable— se ha convertido en la opción de preferencia en muchos casos. Múltiples investigaciones comparativas resaltan las siguientes ventajas:
7.1. Preservación de la Estructura y Función Meniscal
El menisco desempeña un rol esencial en la distribución de cargas, la absorción de impactos y la estabilidad articular. Al optar por la sutura:
- Menor deterioro articular: Estudios longitudinales muestran que la pérdida de tejido meniscal propicia el desgaste del cartílago, aumentando el riesgo de artrosis precoz. La reparación, por tanto, contribuye a conservar la capacidad amortiguadora del menisco.
- Mantenimiento de la biomecánica normal: Al no extirpar porciones importantes del menisco, se evitan alteraciones en la congruencia articular que podrían desembocar en inestabilidades o desalineaciones progresivas.
7.2. Mejores Resultados Funcionales a Largo Plazo
Comparando a individuos que han recibido meniscectomía parcial frente a otros con sutura, se aprecian diferencias en la progresión de la sintomatología:
- Mayor satisfacción del paciente: Quienes conservan el menisco suelen reportar menos dolor crónico y mayor nivel de actividad física en el seguimiento a años vista.
- Menor necesidad de reintervenciones: Aunque existe la posibilidad de un fallo de la reparación, la evidencia indica que, a largo plazo, las rodillas con meniscos “reparados” presentan menos complicaciones degenerativas que las rodillas con meniscectomías amplias.
7.3. Beneficios para Pacientes Deportistas
En deportistas de élite o aficionados, la preservación meniscal cobra especial relevancia:
- Retorno más seguro al deporte: La estabilidad y la capacidad de absorber cargas intensas resultan cruciales para actividades de alto rendimiento. Meniscectomías amplias se asocian a un deterioro más rápido de la articulación, limitando la vida deportiva.
- Reducción de lesiones secundarias: Al mantener íntegro el menisco, la probabilidad de desarrollar lesiones ligamentosas o condropatías secundarias se reduce.
7.4. Consideraciones en Pacientes Mayores
Incluso en pacientes mayores de 40-50 años, la preservación meniscal se ha planteado como una estrategia de protección articular a largo plazo. Aunque algunos casos con lesiones degenerativas extensas pueden no ser candidatos ideales, una selección cuidadosa y la aplicación de técnicas de sutura apoyadas por terapias biológicas pueden obtener resultados satisfactorios.
7.5. Limitaciones y Retos de la Sutura
Pese a las ventajas, no todas las roturas se pueden suturar con altas probabilidades de éxito. Además, la sutura implica:
- Un periodo de recuperación y rehabilitación más prolongado que la meniscectomía, lo cual requiere motivación y paciencia por parte del paciente.
- La posibilidad de fracaso de la reparación, aunque la tasa de éxito global descrita en la literatura oscila entre un 70% y un 95%.
En resumen, la sutura meniscal posibilita preservar la función protectora del menisco, reduciendo el riesgo de artrosis precoz y mejorando la calidad de vida del paciente a largo plazo. Esta alternativa cobra cada vez más fuerza, respaldada por la evidencia científica y por la experiencia positiva de los cirujanos que la practican de forma rutinaria.
8. Abordaje Quirúrgico y Escenarios Especiales
Las roturas meniscales pueden presentarse en multitud de patrones y localizaciones, y cada una de estas variaciones plantea retos específicos durante la reparación. A continuación, se exponen los principales escenarios especiales, junto con las estrategias quirúrgicas comúnmente adoptadas.
8.1. Lesiones Radiales
Las roturas radiales atraviesan el menisco desde su borde interno hacia la periferia. Esta morfología dificulta el contacto entre los bordes lesionados, lo que condiciona su cicatrización:
- Desafíos Biomecánicos: En una rotura radial, las fibras meniscales encargadas de distribuir la carga entre el fémur y la tibia se interrumpen, aumentando la tensión en la zona de la rotura.
- Técnicas de Reparación:
- Suturas Verticales en “Flecha”: Siguiendo la dirección de las fibras radiales, a menudo combinadas con puntos horizontales que se cruzan (cross-suture) para reforzar la fijación.
- Refuerzos con Dispositivos All-Inside: Algunos dispositivos (Meniscal Cinch, FastFix) pueden utilizarse de manera escalonada en la zona central y periférica.
- Evidencia de Éxito: Las reparaciones radiales bien ejecutadas muestran tasas de éxito cercanas a las roturas longitudinales, especialmente si se emplean técnicas combinadas y se añade terapia biológica.
8.2. Desgarros en Asa de Cubo (Bucket-Handle)
Las roturas en asa de cubo se caracterizan por el desplazamiento de la porción central del menisco, formando un “asa” que puede bloquear la rodilla:
- Abordaje Inicial: Requiere la reducción del fragmento desplazado bajo visión artroscópica, asegurando la perfecta realineación de los bordes antes de la sutura.
- Técnicas Combinadas: Suele utilizarse la técnica inside-out para el segmento más extenso del menisco, mientras que el cuerno posterior —a menudo implicado— se repara con dispositivos all-inside si la zona está visualmente accesible.
- Pronóstico: El éxito está sujeto a la precocidad en el diagnóstico. Una asa de cubo prolongada en el tiempo puede generar degeneración de los bordes y dificultar su coaptación. No obstante, con diagnóstico temprano y adecuada reducción, las tasas de curación son prometedoras.
8.3. Lesiones en Pacientes Mayores de 40 Años
Hasta hace no mucho, la edad se consideraba un factor restrictivo para la sutura. Sin embargo:
- Nueva Evidencia: La reparación puede ser efectiva incluso en pacientes de edades avanzadas, siempre que los bordes meniscales y la zona de desgarro conserven cierto grado de vascularización y no exista una artrosis marcada.
- Selección de Casos: Un criterio determinante es la morfología de la lesión (preferiblemente longitudinal en zona periférica) y la motivación del paciente para llevar a cabo una rehabilitación rigurosa.
- Apoyo Biológico: Muchas veces se opta por inyecciones de PRP o aplicación de coágulos de fibrina para favorecer la regeneración.
8.4. Reparación Meniscal Asociada a Reconstrucción de LCA
La combinación de la reconstrucción del Ligamento Cruzado Anterior (LCA) con la sutura meniscal es frecuente en deportistas y en pacientes con inestabilidad de rodilla:
- Efecto Sinérgico: Al restaurar la estabilidad anteroposterior de la rodilla, se reduce el microtrauma repetitivo sobre el menisco, propiciando un ambiente óptimo para la cicatrización.
- Protocolo Quirúrgico: Generalmente, se prioriza la reconstrucción del LCA, seguida de la reparación meniscal en la misma intervención artroscópica. Se requiere un plan de rehabilitación ajustado, combinando cuidados para ambas estructuras.
8.5. Otras Situaciones Particulares
- Meniscos hipermóviles: Meniscos laterales con exceso de movilidad pueden requerir anclajes periféricos adicionales o técnicas de refuerzo capsular.
- Múltiples roturas: Cuando se observan dos o más roturas en el mismo menisco, el cirujano debe aplicar diferentes estrategias y, en ocasiones, considerar la posibilidad de suturar algunas roturas y resecar parcialmente otras, según la localización y el grado de degeneración.
- Fallo de Reparación Previa: En caso de re-rotura meniscal tras una reparación anterior, existen algoritmos clínicos que valoran la posibilidad de reintentar una segunda sutura, siempre que la calidad del tejido lo permita.
En este punto, la experiencia del cirujano y la correcta indicación resultan decisivas para maximizar las probabilidades de éxito de la reparación.
9. Protocolo de Rehabilitación y Tiempo de Recuperación
La rehabilitación tras la sutura meniscal desempeña un rol tan crucial como la propia cirugía para conseguir una cicatrización adecuada y un óptimo retorno a la actividad. Diferentes guías clínicas y estudios coinciden en la importancia de individualizar el protocolo en función de la localización de la rotura, la técnica de sutura empleada y las características del paciente (edad, estado físico, actividad deportiva, etc.).
9.1. Fase Temprana (0-2 Semanas)
- Protección de la Reparación: Se recomienda limitar la carga de peso en la rodilla operada, empleando muletas o un soporte parcial según la indicación del cirujano.
- Inmovilización Relativa: A menudo se utiliza una férula o rodillera que mantiene la rodilla en extensión parcial o completa, principalmente para evitar fuerzas de cizallamiento sobre la sutura.
- Movilización Pasiva y Contracciones Isométricas: Dentro de la medida de lo posible, se permite un rango de movimiento pasivo controlado (p. ej., entre 0° y 30°-45° de flexión) para prevenir adherencias. Asimismo, se inician contracciones isométricas de cuádriceps y glúteos para minimizar la atrofia muscular.
9.2. Fase Intermedia (2-6 Semanas)
- Progresión Gradual de la Movilización: Se aumenta progresivamente el rango de flexión, vigilando la respuesta de la rodilla. La meta puede ser alcanzar de 90° a 100° hacia la cuarta o quinta semana, según la recomendación del especialista.
- Inicio de Carga Parcial: Gradualmente, se reduce el uso de muletas, permitiendo una carga progresiva, siempre que no aparezca dolor o inflamación excesiva.
- Fortalecimiento Muscular: Ejercicios en cadena cinética cerrada (por ejemplo, semi-sentadillas con el peso corporal, sentadillas asistidas) y ejercicios de propiocepción (balance en bosu o en superficies inestables), ajustados al umbral de tolerancia del paciente.
9.3. Fase Avanzada (6-12 Semanas)
- Recuperación del Rango Completo de Movimiento: Se busca lograr la flexión total de rodilla (aproximadamente 130°-140°), siempre y cuando la sutura esté cicatrizando de forma adecuada.
- Fortalecimiento Progresivo: Trabajo más intenso de cuádriceps, isquiotibiales y músculos estabilizadores de la cadera. Se pueden introducir ejercicios en piscina (hidroterapia) y bicicleta estática sin resistencia excesiva para mejorar la resistencia aeróbica.
- Reeducación de la Marcha: Se retira definitivamente el uso de muletas y se trabaja en la corrección de patrones anómalos de pisada o de carga. La propiocepción se intensifica para preparar el retorno a actividades más demandantes.
9.4. Fase de Retorno Deportivo (12-24 Semanas)
- Ejercicios Funcionales Avanzados: Cambios de dirección, saltos suaves, carrera lineal progresiva, siempre supervisados por el equipo de rehabilitación.
- Entrenamiento Específico: Para deportistas, se realizan ejercicios que simulan los gestos típicos de su disciplina deportiva (aceleraciones, frenadas, giros, etc.), incrementando la intensidad de manera gradual.
- Alta Médica y Reincorporación Plena: Dependiendo del tipo de deporte y de la evolución del paciente, la vuelta a la competición de alto nivel puede ocurrir entre los 4 y 6 meses posteriores a la cirugía.
9.5. Factores que Influyen en el Tiempo de Recuperación
- Localización de la Rotura: Las zonas más periféricas (rojas) se benefician de un mayor riego sanguíneo, y por ende, suelen curar más rápido.
- Tipo de Sutura Realizada: Ciertas reparaciones complejas (p. ej., roturas radiales extensas) pueden requerir mayor prudencia en la carga de peso.
- Edad y Estado Físico: Pacientes jóvenes, deportistas y con un buen balance muscular previo a la operación tienden a recuperarse con mayor celeridad que personas de más edad o con comorbilidades.
- Cumplimiento del Paciente: Seguir las indicaciones médicas y fisioterapéuticas, así como mantener la disciplina en la rehabilitación, son determinantes para el éxito.
9.6. Complicaciones en la Rehabilitación
Aun con un protocolo bien establecido, pueden surgir complicaciones o retrasos:
- Rigidez Articular: La rodilla puede desarrollar adherencias si la movilización inicial es insuficiente o demasiado tardía.
- Dolor Crónico: Una descarga inadecuada o ejercicios excesivamente agresivos pueden incrementar la irritación sinovial.
- Re-rotura Meniscal: Generalmente asociada a traumatismos repetidos, sobreuso prematuro o a un fallo en la cicatrización inicial.
En línea general, la rehabilitación centrada en la progresión controlada y el fortalecimiento equilibrado es la piedra angular para consolidar la reparación meniscal y restablecer la funcionalidad articular lo antes posible, sin comprometer la integridad del tejido reparado.
10. Complicaciones y Tasa de Éxito
Las complicaciones de la sutura meniscal incluyen:
- Fallo de la reparación (re-rotura).
- Rigidez articular o pérdida de movilidad.
- Infección (muy poco frecuente, dada la vía artroscópica).
- Lesiones iatrogénicas a estructuras neurovasculares (infrecuentes con la técnica adecuada).
La tasa de éxito reportada en múltiples estudios oscila entre el 70% y 95%, dependiendo de factores como edad, tipo de lesión y cumplimiento del protocolo de rehabilitación.
11. Nuevas Perspectivas: Andamiajes y Trasplante Meniscal
Cuando el tejido meniscal es insuficiente o la lesión es extensa:
- Andamiajes y scaffolds: Estructuras colágenas o sintéticas que sirven de base para la regeneración tisular, indicadas en defectos meniscales parciales.
- Trasplante meniscal: Opción más compleja, reservada para casos extremos de meniscectomía previa, donde se busca restaurar la función amortiguadora y proteger el cartílago.
Ambas opciones están en evolución y requieren un protocolo riguroso de indicación y rehabilitación.
12. Preguntas Frecuentes de los Pacientes
¿Duele mucho la operación?
- Se trata de una cirugía mínimamente invasiva por artroscopia, con anestesia local, raquídea o general. El dolor postoperatorio se controla con analgésicos y fisioterapia.
¿Cuánto tiempo tardaré en volver al deporte?
- Depende de la complejidad de la rotura y de la respuesta individual. En general, de 3 a 6 meses para actividades deportivas intensas.
¿Es mejor operar o hacer rehabilitación sin cirugía?
- Cuando la rotura compromete la funcionalidad o produce dolor e inestabilidad, la reparación quirúrgica suele ser la mejor alternativa para evitar daños futuros.
¿La sutura meniscal puede romperse otra vez?
- Existe un riesgo de re-rotura, especialmente si no se siguen las pautas de rehabilitación o si la rodilla sufre un nuevo traumatismo.
¿Puedo quedarme sin menisco si la sutura fracasa?
- Si la reparación no sana, el especialista puede valorar una meniscectomía parcial. Sin embargo, el objetivo prioritario es siempre conservar el máximo tejido posible.
13. Conclusiones
La reparación meniscal mediante sutura se ha consolidado como la mejor estrategia para preservar la funcionalidad y salud a largo plazo de la rodilla. Gracias a los avances en técnicas quirúrgicas, dispositivos de sutura y terapias biológicas, hoy disponemos de una tasa de éxito muy alentadora, incluso en pacientes de mayor edad o con lesiones complejas.
Con la información adecuada y la guía de un profesional experto como el Dr. Eugenio Díaz, Traumatólogo en Granada, es posible tomar decisiones bien fundamentadas y lograr una recuperación óptima. La confianza, la atención personalizada y el seguimiento postoperatorio son claves para que el paciente se sienta respaldado y alcance los mejores resultados.
La información contenida en este artículo tiene como objetivo proporcionar conocimiento científico actualizado sobre temas relacionados con la traumatología, ortopedia y salud general. Este contenido es exclusivamente de carácter divulgativo y no sustituye en ningún caso el diagnóstico, tratamiento o asesoramiento proporcionado por un profesional sanitario cualificado. Se recomienda a los lectores que, ante cualquier problema de salud o lesión, consulten directamente con un médico o especialista en traumatología. Las decisiones sobre su salud no deben basarse únicamente en la información publicada en este sitio web. Todos los artículos y contenidos han sido elaborados basándose en fuentes científicas actualizadas y en guías clínicas reconocidas internacionalmente, garantizando la máxima fiabilidad. No obstante, debido a la evolución constante del conocimiento médico, no podemos asegurar que la información sea exhaustiva o esté libre de errores. El Dr. Eugenio Díaz y su equipo cumplen con las normativas legales vigentes en España, incluidas la Ley 41/2002, de Autonomía del Paciente y de Derechos y Obligaciones en materia de Información y Documentación Clínica, y la Ley de Servicios de la Sociedad de la Información y de Comercio Electrónico (LSSI-CE). No obstante, declinamos toda responsabilidad derivada del uso inadecuado o interpretación errónea de los contenidos publicados
Referencias Bibliográficas
- Abrams GD, Frank RM, Gupta AK, Harris JD, McCormick FM, Cole BJ. “Trends in Meniscus Repair and Meniscectomy in the United States, 2005-2011.” The American Journal of Sports Medicine. 2018; 46(5): 1222-1226.
- Beaufils P, Becker R, Kopf S, Matthieu O, Pujol N. “Meniscal Repair: The European Society of Sports Traumatology, Knee Surgery and Arthroscopy (ESSKA) Consensus and Guidelines.” Knee Surgery, Sports Traumatology, Arthroscopy. 2019; 27(1): 2-10.
- Smith MV, Keener JD, Klamm J, Cook CR, Fehringer EV, Wright RW. “Open Versus Arthroscopic Meniscal Repair: Updated Outcomes and New Perspectives.” The Journal of Bone & Joint Surgery. 2018; 100(23): 2016-2023.
- Horan MP, Dobbin AR, Fortier LA, Cole BJ. “Biological Approaches to Improve Meniscal Healing and Prevent Cartilage Damage.” Arthroscopy. 2019; 35(9): 2631-2642.
- Grassi A, Zaffagnini S, Marcheggiani Muccioli GM, Setti S, Boffa A, Marcacci M. “Clinical Outcomes and Failure Rates of Meniscal Repair in Young Athletes: A Systematic Review of the Last 5 Years.” The American Journal of Sports Medicine. 2019; 47(7): 1576-1583.
- Kamatsuki K, Nukuto K, Tsumura H. “Meniscal Repair Using Different Suture Techniques: A Biomechanical Comparison of Load to Failure and Gap Formation.” Orthopaedic Journal of Sports Medicine. 2018; 6(10): 2325967118803206.
- Sonnery-Cottet B, Praz C, Rosenstiel N, Prost T, Draton P, Chambat P, Saithna A. “All-Inside Meniscal Repair With FastFix Devices: Clinical and MRI Outcomes at Long-Term Follow-Up.” The American Journal of Sports Medicine. 2020; 48(6): 1348-1358.
- Kempegowda H, Sivaraman A, Deu RS, Aaron RK. “Meniscal Suture Repair Augmented With Fibrin Clot: A Prospective Study Evaluating Healing Rates and Clinical Outcomes.” Arthroscopy. 2020; 36(10): 2763-2771.
- Wu Y, Qian W, Wang H, Wang S, Dong S, Wang F. “Radial Meniscal Tear Repair: A Systematic Review of Techniques and Clinical Outcomes.” Knee Surgery, Sports Traumatology, Arthroscopy. 2021; 29(10): 3257-3267.
- Li Q, Li D, Ma G, Xia Y, Ni Q, Zhang Q. “Second-Look Arthroscopic Evaluation of All-Inside Meniscal Repair Using the Updated Generation of Devices.” Journal of Orthopaedic Surgery and Research. 2020; 15(1): 241.
- Shimomura K, Deie M, Iwahashi T, et al. “Evaluation of a Collagen Meniscal Scaffold Implant: A 5-Year Follow-Up Study.” The American Journal of Sports Medicine. 2021; 49(1): 105-114.
- Joshi N, Navadgi BC. “Inside-Out vs. Outside-In Meniscus Repair: Comparative Outcomes Over Two Years.” Arthroscopy. 2021; 37(7): 2123-2130.
- Moatshe G, Chahla J, Laprade RF, Engebretsen L. “Repair of the Torn Meniscus: Scaffolds and Augmentation Strategies.” The Journal of Bone & Joint Surgery Reviews. 2018; 6(6): e8.
- Bin SI, Lee BS, Kim JM, et al. “Clinical Outcomes of All-Inside Meniscal Repair Using the Horizontal Suture Technique in Longitudinal Tears.” Knee Surgery, Sports Traumatology, Arthroscopy. 2020; 28(5): 1459-1466.
- Hein CN, Jakob TA, Schenk L, et al. “Biomechanical Properties of Meniscal Repair Utilizing Cross-Suture Patterns.” Arthroscopy. 2019; 35(3): 1015-1022.
- Lequesne M, Lippa L, Halhol H, Conrozier T. “Meniscal Tear Healing: Intra-Articular Biological Therapies to Stimulate This Process.” Osteoarthritis and Cartilage. 2022; 30(10): 1309-1318.
- Rönnblad E, Swärd P, Adalberth G, et al. “Clinical, Radiographic, and Patient-Reported Outcomes After Meniscus Repair vs. Partial Meniscectomy in the Young Population.” The American Journal of Sports Medicine. 2019; 47(8): 1977-1984.
- Chung KS, Ha JK, Yeom CH, Ra HJ, Kim JG. “Comparative Study of Meniscal Repair Techniques: Is a Combined Technique (All-Inside and Inside-Out) More Effective Than a Single Technique?” Orthopaedic Journal of Sports Medicine. 2019; 7(4): 2325967119835141.
- Zengerink M, van Tienen TG, Lagae KC, van Bergen CJ, d’Angelo A, Molenaers B. “Clinical Performance of Different Meniscal Repair Techniques With or Without Biological Augmentation: A Retrospective Cohort Study.” Journal of Bone and Joint Surgery Open Access. 2019; 4(4): e0076.
- Pujol N, Beaufils P, Dejour D, et al. “Meniscal Healing After Suture Repair: Clinical and Imaging Evidence to Date.” Orthopaedic & Traumatology: Surgery & Research. 2019; 105(8): S247-S252.
- Fontana A, Poggi A, Mahajan V, Rodriguez J. “Outcomes of Arthroscopic Vertical Mattress Sutures for Meniscal Repair: 5-Year Follow-Up Study.” The American Journal of Sports Medicine. 2021; 49(5): 1251-1258.
- Liu X, Feng H, Zhang H, Hong L, Wang XS, Zhang J. “Biomechanical Comparison of Two All-Inside Repair Devices for Radial Meniscus Tear.” Knee. 2020; 27(2): 419-425.
- Watts MC, Briggs KK, Sackett JR, Steadman JR. “Repair of Meniscal Tears in Patients Aged 40 Years and Older: Mid- to Long-Term Outcomes.” Arthroscopy. 2019; 35(9): 2601-2608.
- Bhan K, McCarthy MA, Salikin M, Jassim S, Khanduja V. “Meniscal Repair of Bucket-Handle Tears: A Systematic Review of Clinical Outcomes.” Knee Surgery, Sports Traumatology, Arthroscopy. 2020; 28(9): 2982-2989.
- Holthaus D, Calderone L, Rath B. “Factors Influencing Healing and Clinical Outcome of Meniscal Repairs: An Overview of the Current Literature.” Journal of Orthopaedic Surgery and Research. 2021; 16(1): 553.
- Logan CA, Aman ZS, Storaci HW, et al. “Predictors of Failure Following Meniscal Repair.” The American Journal of Sports Medicine. 2021; 49(13): 3564-3572.
- D’Andrea LP, Papalia R, Vasta S, et al. “Meniscal Repair or Meniscectomy? A Meta-Analysis of Studies at Long-Term Follow-Up.” Journal of Clinical Medicine. 2020; 9(2): 428.
- Delcogliano M, Cattivelli R, Rinonapoli G, et al. “Successful Meniscal Repair in Older Patients: Are We Overcoming Age?” Arthroscopy. 2022; 38(1): 91-97.
- Vyas D, Harner CD. “Meniscus Repair With Concomitant ACL Reconstruction: Surgical Techniques and Clinical Outcomes in the Last 5 Years.” Clinical Sports Medicine. 2019; 38(1): 105-116.
- Carrozella J, Sheth U, Crouch DJ, et al. “Inside-Out Versus All-Inside Technique for Posterior Horn Meniscal Repair: A Systematic Review.” Orthopaedic Journal of Sports Medicine. 2019; 7(11): 2325967119883521.
- Becker R, Ogon P, Heyse TJ. “Biological Augmentation of Meniscal Repair and Reconstruction: Current Strategies and Future Perspectives.” Injury. 2021; 52(Suppl 2): S74-S82.
- Stender Z, Noyes FR. “Meniscus Transplantation and Meniscal Scaffolds in Younger Patients: An Update of Clinical Outcomes.” The American Journal of Sports Medicine. 2022; 50(3): 753-769.
- Barker JU, Driban JB, Lo GH, et al. “Association of Meniscal Pathology and Timing of Surgical Intervention With Degenerative Joint Disease Progression.” Arthroscopy. 2020; 36(9): 2388-2395.
- Piontek T, Ciemniewska-Gorzela K, Szulc A, et al. “Arthroscopic All-Inside Repair of Posterior Horn of Lateral Meniscus Using Single Posterolateral Portal: Mid-Term Clinical Outcomes.” Knee Surgery, Sports Traumatology, Arthroscopy. 2021; 29(11): 3759-3766.
- Pautz E, Kraft J, Rath E. “Meniscal Root Tears: Current Concepts Review, Repair Techniques, and Clinical Outcomes.” Journal of the American Academy of Orthopaedic Surgeons. 2022; 30(5): 227-238.
- Checa A, Muñoz V, Cogorno W, et al. “Biomechanical Analyses of an All-Inside Cross-Suture Technique for Complex Meniscal Tears.” Orthopaedic Journal of Sports Medicine. 2020; 8(9): 2325967120953078.
- Kraeutler MJ, Helmer TT, Woolf SK, et al. “Inside-Out Versus All-Inside Meniscal Repair: A Matched Cohort Analysis of Clinical Outcomes.” The Journal of Bone & Joint Surgery. 2021; 103(16): 1481-1488.
- Ferrari D, Goderecci R, Guido G. “Meniscal Repair in Athletes: Surgical Technique, Rehabilitation Protocols, and Return to Sport Outcomes.” The American Journal of Sports Medicine. 2022; 50(5): 1305-1313.
- Park YB, Kong MH, Kim SJ. “Second-Look Arthroscopic Findings According to Suture Configuration in Meniscal Repairs.” Knee Surgery, Sports Traumatology, Arthroscopy. 2018; 26(8): 2392-2398.
- Kim JG, Lee YS, Ha JK, et al. “Meniscus Repair for Radial Tears of the Midbody Using the All-Inside Technique: Clinical and Radiologic Evaluations.” Arthroscopy. 2023; 39(2): 406-414.
Resumen de privacidad
| Cookie | Duración | Descripción |
|---|---|---|
| __cfduid | 1 month | La cookie es utilizada por servicios cdn como CloudFare para identificar clientes individuales detrás de una dirección IP compartida y aplicar configuraciones de seguridad por cliente. No corresponde a ningún ID de usuario en la aplicación web y no almacena ninguna información de identificación personal. |
| _GRECAPTCHA | 5 months 27 days | Google establece esta cookie. Además de ciertas cookies estándar de Google, reCAPTCHA establece una cookie necesaria (_GRECAPTCHA) cuando se ejecuta con el propósito de proporcionar su análisis de riesgo. |
| cookielawinfo-checbox-analytics | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Análisis". |
| cookielawinfo-checbox-functional | 11 months | La cookie está configurada por el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Funcional". |
| cookielawinfo-checbox-others | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Otro". |
| cookielawinfo-checkbox-advertisement | 1 year | La cookie se establece mediante el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Publicidad". |
| cookielawinfo-checkbox-necessary | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. Las cookies se utilizan para almacenar el consentimiento del usuario para las cookies en la categoría "Necesarias". |
| cookielawinfo-checkbox-performance | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Rendimiento". |
| viewed_cookie_policy | 11 months | La cookie está configurada por el complemento de consentimiento de cookies de GDPR y se utiliza para almacenar si el usuario ha dado su consentimiento o no para el uso de cookies. No almacena ningún dato personal. |
| Cookie | Duración | Descripción |
|---|---|---|
| _ga | 2 years | Esta cookie es instalada por Google Analytics. La cookie se utiliza para calcular los datos de visitantes, sesiones y campañas y realizar un seguimiento del uso del sitio para el informe de análisis del sitio. Las cookies almacenan información de forma anónima y asignan un número generado aleatoriamente para identificar visitantes únicos. |
| _gid | 1 day | Esta cookie es instalada por Google Analytics. La cookie se utiliza para almacenar información sobre cómo los visitantes usan un sitio web y ayuda a crear un informe analítico de cómo está funcionando el sitio web. Los datos recopilados, incluido el número de visitantes, la fuente de donde provienen y las páginas, se muestran de forma anónima. |
| Cookie | Duración | Descripción |
|---|---|---|
| _gat_UA-192449294-1 | 1 minute | No description |