Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
 Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
 Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
 Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
La artrosis de rodilla, también conocida como osteoartritis de rodilla, es una de las principales causas de dolor y discapacidad en la población adulta. Se caracteriza por el desgaste progresivo del cartílago articular, cambios en los huesos que forman la articulación y, con frecuencia, inflamación y rigidez articular. Muchas personas creen que la única solución para la artrosis de rodilla es la cirugía, pero existen múltiples intervenciones no quirúrgicas que pueden mejorar significativamente la calidad de vida y reducir el dolor. Entre estas estrategias, el ejercicio terapéutico y la rehabilitación desempeñan un papel fundamental.
En las siguientes secciones, presentaremos una visión detallada de la artrosis de rodilla, haciendo hincapié en un plan integral de ejercicios, el tiempo necesario para obtener los máximos beneficios y las técnicas de rehabilitación más efectivas. Esta lectura le ayudará a comprender en profundidad cómo funciona la articulación de la rodilla, por qué se produce la artrosis y cómo se puede abordar desde el punto de vista fisioterapéutico, deportivo y de la salud general. Si usted sufre de artrosis de rodilla, o tiene un familiar que la padece, este artículo le brindará estrategias prácticas para cuidar sus rodillas y, al mismo tiempo, optimizar su calidad de vida.
Tabla de Contenido
ÍNDICE
- Definición y Visión General de la Artrosis de Rodilla
- Causas y Factores de Riesgo
- Síntomas y Diagnóstico Clínico
- Bases del Tratamiento No Quirúrgico
- Importancia de la Rehabilitación y el Ejercicio Terapéutico
- Duración Recomendada de los Programas de Rehabilitación
- Ejercicios Específicos para la Artrosis de Rodilla
7.1. Ejercicios de Movilización Articular
7.2. Ejercicios de Fortalecimiento Muscular
7.3. Ejercicios Aeróbicos y de Resistencia
7.4. Entrenamiento de la Marcha y Propiocepción
7.5. Ejercicios Acuáticos
7.6. Otras Modalidades de Ejercicio (Yoga, Tai Chi, etc.) - Plan Semanal y Progresión a Lo Largo de las Semanas
- Avances en Terapias Complementarias
9.1. Uso de Modalidades Físicas
9.2. Soportes y Órtesis
9.3. Educación y Autocuidado - Nuevas Tendencias e Innovaciones
- Consejos Prácticos para el Paciente
- Preguntas Frecuentes de los Pacientes
- Conclusión
1. DEFINICIÓN Y VISIÓN GENERAL DE LA ARTROSIS DE RODILLA
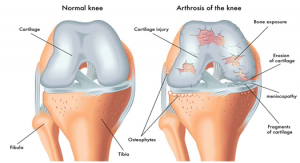
La artrosis de rodilla es un trastorno musculoesquelético de naturaleza degenerativa que se produce principalmente por el desgaste del cartílago articular, el engrosamiento del hueso subcondral y la presencia de osteofitos (formaciones óseas alrededor de la articulación). A diferencia de otros tipos de artritis, la artrosis es la forma más común de enfermedad articular y se asocia frecuentemente al envejecimiento, aunque también puede presentarse en personas más jóvenes por factores genéticos, sobrepeso, lesiones o sobrecarga articular repetida.
Las rodillas son articulaciones sinoviales de tipo troclear, responsables de la carga de peso y el movimiento de flexión-extensión de la pierna. Debido a su complejidad anatómica y a las funciones que desempeñan (caminar, correr, subir y bajar escaleras), están expuestas a un gran estrés mecánico a lo largo de la vida. En la artrosis, el cartílago que recubre los extremos óseos (principalmente fémur, tibia y, en menor medida, rótula) se va adelgazando y deteriorando, lo que genera dolor y rigidez.
2. CAUSAS Y FACTORES DE RIESGO
- Edad: La artrosis de rodilla aparece con más frecuencia a partir de los 50 años, aunque puede manifestarse antes en personas con predisposición genética o que hayan sufrido lesiones específicas.
- Sobrepeso y Obesidad: El exceso de peso corporal genera mayor presión en la articulación de la rodilla, acelerando el proceso de desgaste del cartílago. Varios estudios señalan que perder tan solo un 5-10% del peso corporal puede marcar una gran diferencia en la sintomatología.
- Lesiones Previas: Roturas meniscales, lesiones de ligamentos o fracturas que comprometan la anatomía y estabilidad de la articulación pueden predisponer a la artrosis.
- Ocupación y Actividad Física Intensa: Trabajos o deportes que exijan movimientos repetitivos de rodilla o sobrecarga articular (por ejemplo, levantamiento de pesos) aumentan el riesgo de daño acumulativo.
- Factores Genéticos y Hormonales: Algunos individuos presentan predisposición genética a desarrollar artrosis, y también se ha observado una mayor incidencia en mujeres posmenopáusicas, posiblemente asociada a cambios hormonales.
3. SÍNTOMAS Y DIAGNÓSTICO CLÍNICO
- Dolor: Suele empeorar con la actividad y mejorar con el reposo, aunque en fases avanzadas el dolor puede persistir incluso en reposo.
- Rigidez Matutina: Generalmente dura menos de 30 minutos y se alivia con el movimiento.
- Limitación de la Movilidad: Dificultad para flexionar o extender la rodilla por completo.
- Crepitación: Sensación de crujido o chasquido al mover la rodilla.
- Inflamación Leve: Aumento de líquido articular en la rodilla (derrames), con inflamación moderada y a veces calor local.
Para el diagnóstico, se utilizan la exploración física, la historia clínica y pruebas de imagen, principalmente radiografías simples que muestran el estrechamiento del espacio articular, la presencia de osteofitos y cambios en el hueso subcondral. En casos más complejos, se pueden realizar resonancias magnéticas o ecografías.
4. BASES DEL TRATAMIENTO NO QUIRÚRGICO
Aunque la artrosis de rodilla es una enfermedad degenerativa, se pueden lograr mejoras significativas en la función articular y el dolor mediante un tratamiento integral que incluya:
- Educación y Modificación de la Actividad
- Control del Peso
- Ejercicio Terapéutico y Fisioterapia
- Uso de Dispositivos de Ayuda (bastones, rodilleras, etc.)
- Tratamiento Farmacológico (analgésicos, antiinflamatorios, etc.)
- Terapias Complementarias (ejercicios acuáticos, termoterapia, electroterapia, etc.)
5. IMPORTANCIA DE LA REHABILITACIÓN Y EL EJERCICIO TERAPÉUTICO
El ejercicio se considera uno de los pilares fundamentales para el manejo de la artrosis de rodilla. Numerosas guías clínicas y estudios de referencia, como las guías de la Osteoarthritis Research Society International (OARSI) y el American College of Rheumatology (ACR), recomiendan la combinación de ejercicios de fortalecimiento muscular, ejercicios aeróbicos y ejercicios de flexibilidad como tratamiento no farmacológico de primera línea.
Los principales objetivos de la rehabilitación son:
- Mejorar la fuerza y resistencia de la musculatura periarticular (especialmente el cuádriceps, isquiotibiales y glúteos).
- Optimizar la movilidad y flexibilidad de la rodilla, reduciendo la rigidez y el dolor.
- Corregir el patrón de la marcha y mejorar el equilibrio y la propiocepción.
- Aumentar la capacidad aeróbica del paciente para favorecer la pérdida de peso y la salud cardiovascular.
- Disminuir el estrés mecánico en la rodilla, distribuyendo de manera más equilibrada las cargas a través de la articulación.
6. DURACIÓN RECOMENDADA DE LOS PROGRAMAS DE REHABILITACIÓN
La mayoría de las intervenciones de ejercicio demuestran mejoras clínicas significativas tras un período de 8 a 12 semanas de entrenamiento constante. Sin embargo, en casos avanzados, los programas pueden extenderse hasta 6 meses o más para lograr beneficios máximos y duraderos.
Un plan típico de rehabilitación a nivel ambulatorio puede constar de:
- Fase Inicial (Semana 1 a 4): Movilización suave, ejercicios isométricos, introducción progresiva de ejercicios activos y ejercicios en piscina si es posible.
- Fase de Consolidación (Semana 5 a 8): Incremento de la carga y la variedad de ejercicios. Se añaden ejercicios de resistencia con banda elástica o pesas ligeras.
- Fase de Avance (Semana 9 a 12): Se aumenta la intensidad, el rango de movimiento y la dificultad de los ejercicios de equilibrio y propiocepción. Se introducen progresiones en la marcha y algunos ejercicios de fuerza más exigentes.
- Mantenimiento (Más allá de la Semana 12): Se recomienda que el paciente continúe con los ejercicios en su vida diaria para prevenir recaídas y mantener los logros en fuerza y movilidad.
7. EJERCICIOS ESPECÍFICOS PARA LA ARTROSIS DE RODILLA
En la literatura científica y en las guías clínicas actuales (incluyendo la Osteoarthritis Research Society International [OARSI], el American College of Rheumatology [ACR] y la Cochrane Database of Systematic Reviews), se aboga por un abordaje multimodal de la artrosis de rodilla. Este enfoque se centra no solo en la reducción del dolor, sino también en la mejora de la función, la calidad de vida y la prevención de complicaciones relacionadas con la inactividad. A continuación, se describen con detalle las modalidades de ejercicio más recomendadas, así como las justificaciones fisiológicas y los parámetros de entrenamiento sugeridos.
7.1. Ejercicios de Movilización Articular
Objetivos principales:
- Lubricar la articulación mediante el estímulo del líquido sinovial.
- Disminuir la rigidez articular y preparar la rodilla para ejercicios más intensos.
- Prevenir la formación de adherencias o contracturas que limiten el rango de movimiento.
Tipos de ejercicios y ejemplos:
Balanceo de Piernas (“Leg Swings”)
- Fundamento fisiológico: Los movimientos pendulares repetidos a baja velocidad facilitan la liberación de sustancias antiinflamatorias endógenas en la articulación y reducen la viscosidad del líquido sinovial.
- Aplicación práctica: El paciente, sosteniéndose con una mano en la pared o en el respaldo de una silla, balancea la pierna afectada hacia delante y hacia atrás en un recorrido cómodo (sin forzar la flexión). Comenzar con series de 10-12 balanceos y aumentar hasta 15-20 conforme mejore la movilidad.
- Variante lateral: Con el mismo apoyo, balancear la pierna hacia afuera y hacia adentro (abducción y aducción), manteniendo el tronco estable.
Flexo-Extensión en Sedestación
- Soporte científico: Los ejercicios de flexión y extensión repetida a baja carga mejoran la perfusión sanguínea del cartílago.
- Progresión: Tras las primeras semanas, se puede incorporar una leve resistencia con una banda elástica colocada en el tobillo o un lastre de medio kilo. Se realizan 10-15 repeticiones por serie, en 2-3 series, al menos 3 veces por semana.
Ejercicios Pasivos o Asistidos de Rango de Movimiento
- Indicaciones: Para pacientes con artrosis de rodilla avanzada o mucho dolor en fases iniciales de rehabilitación, cuando no toleran aún la actividad activa.
- Forma de ejecución: El fisioterapeuta, o el paciente con ayuda de la pierna contraria, sujeta la zona distal de la pierna afectada y la desplaza suavemente a lo largo del arco de movimiento, deteniéndose ante señales de dolor agudo.
- Frecuencia: 1-2 veces al día, con 10 repeticiones lentas, centrándose en la comodidad del paciente y la prevención de espasmos musculares.
7.2. Ejercicios de Fortalecimiento Muscular
El fortalecimiento muscular es de gran relevancia porque el tejido muscular periarticular, especialmente el cuádriceps, amortigua y estabiliza la rodilla. La fuerza del cuádriceps es un predictor fundamental de la función y del dolor futuro en pacientes con artrosis.
Isométricos de Cuádriceps
- Justificación: Al no haber movimiento en la rodilla, se minimiza la fricción en superficies articulares lesionadas.
- Ejecución específica:
- Posición: Decúbito supino (boca arriba), con una toalla enrollada bajo la rodilla o con la pierna estirada en el suelo.
- Acción: Se contrae el cuádriceps empujando la parte posterior de la rodilla contra la superficie, manteniendo la contracción entre 5 y 10 segundos.
- Series y repeticiones: Iniciar con 1-2 series de 8 repeticiones, progresando hasta 3 series de 10 repeticiones conforme mejore la tolerancia.
Sentadillas Parciales (Half Squats)
- Importancia clínica: Una flexión muy profunda puede agravar el dolor en algunos pacientes, por lo que la sentadilla parcial (hasta 45º de flexión) es muy eficaz para activar cuádriceps e isquiotibiales sin forzar en exceso la articulación patelofemoral.
- Pautas de seguridad: Mantener la espalda recta, las rodillas alineadas con la punta de los pies, evitando que se junten hacia el interior (valgo dinámico).
- Progresión: Añadir resistencia adicional con mancuernas ligeras de 1-2 kg en cada mano o una banda elástica alrededor de la cintura, siempre y cuando el dolor esté controlado.
Elevación de Pierna Recta (Straight Leg Raise)
- Beneficio funcional: Mejora la fuerza del cuádriceps y la estabilidad de la rodilla en extensión, aspecto crucial para tareas diarias como subir escaleras.
- Ejemplo de progresión:
- Empezar sin peso adicional, realizando 10 repeticiones, sosteniendo la pierna elevada 2-3 segundos.
- Luego, incorporar pesos ligeros (0,5-1 kg) en el tobillo y mantener la posición durante 5-6 segundos.
Ejercicios con Banda Elástica
- Extensión de Rodilla: Sentarse en una silla, anclar la banda detrás de la pata de la silla y en el tobillo; extender y flexionar la rodilla activamente.
- Flexión de Rodilla: De pie, con la banda anclada delante del paciente, flexionar la rodilla llevando el tobillo hacia atrás.
- Abducción de Cadera: La banda rodea ambos tobillos; mantener la rodilla de apoyo ligeramente flexionada mientras la pierna contraria se separa del eje medio del cuerpo.
7.3. Ejercicios Aeróbicos y de Resistencia
La actividad aeróbica programada beneficia de manera notable el alivio del dolor, la función articular y, sobre todo, el control del peso en pacientes con artrosis de rodilla.
Caminar
- Fundamento: Caminar de forma progresiva, con una postura adecuada y supervisión inicial, promueve la recuperación de la marcha y la reducción de la carga excesiva en la articulación.
- Estrategia de progresión: Empezar con 3-4 caminatas semanales de 10 minutos y aumentar la duración o la frecuencia según tolerancia.
- Correcciones posturales: Mantener la cabeza erguida, la mirada al frente y el tronco alineado para minimizar descompensaciones.
Bicicleta Estática
- Ventajas: Es de bajo impacto y ajustable: se puede regular la altura del sillín para optimizar la flexión/ extensión de la rodilla.
- Sesiones recomendadas: Comenzar con 5-10 minutos a intensidad leve (sin sobrecarga significativa) e ir aumentando progresivamente hasta 20-30 minutos, de 2 a 3 veces por semana.
Elíptica
- Elementos clave: El apoyo distribuido en ambos pies y la trayectoria elíptica reducen el estrés en la articulación, sin la fase de impacto propia de la carrera.
- Frecuencia de entrenamiento: Similar a la bicicleta, se suelen recomendar 2-3 sesiones semanales, de 15 a 20 minutos, incrementando el nivel de resistencia de manera gradual.
7.4. Entrenamiento de la Marcha y Propiocepción
La propiocepción se define como la capacidad de percibir la posición de la articulación en el espacio y adaptar la contracción muscular en consecuencia. En la artrosis, se ve afectada por el deterioro del cartílago y las alteraciones inflamatorias. Varios autores recomiendan:
Ejercicios de Equilibrio Unipodal
- Modos de práctica:
- Inicialmente, de pie sobre una pierna cerca de una pared para apoyo, manteniendo 10-15 segundos.
- Progresar a superficies inestables (discos de equilibrio, bosu) para retar más al control neuromuscular.
- Variaciones: Añadir movimientos de brazos o rotación del tronco mientras se mantiene el equilibrio.
- Modos de práctica:
Entrenamiento de la Marcha
- Análisis de la pisada: Ciertas modificaciones del ángulo del pie (por ejemplo, marcha con leve rotación interna o externa) pueden disminuir la fuerza de compresión en el compartimento medial de la rodilla, dependiendo del caso.
- Uso de feedback: Un fisioterapeuta o dispositivos tecnológicos pueden proporcionar retroalimentación inmediata para corregir el patrón de marcha.
7.5. Ejercicios Acuáticos
La flotabilidad en el agua reduce hasta un 50-80% el peso corporal soportado por las extremidades inferiores. Esto convierte a los ejercicios acuáticos en una opción ideal para pacientes con dolor significativo o obesidad.
- Caminar o Correr en el Agua: Se realiza a diferentes profundidades (cintura, pecho o cuello) para regular la carga.
- Ejercicios de Resistencia con Implementos: Usar mancuernas de espuma, flotadores o cinturones de resistencia para ejercitar brazos y tronco simultáneamente, manteniendo la rodilla en movimiento controlado.
- Flotación Pasiva y Estiramientos: Ayudan a relajar la musculatura periarticular y mejorar la flexibilidad de forma segura.
7.6. Otras Modalidades de Ejercicio (Yoga, Tai Chi, etc.)
Yoga
- Posturas recomendadas: Variaciones sencillas de la postura del “Guerrero” (sin flexionar demasiado la rodilla) o el “Árbol” para el equilibrio.
- Importancia del control respiratorio: La respiración profunda puede reducir la percepción de dolor y la rigidez.
- Contraindicaciones relativas: Evitar posturas que sobrecarguen la rodilla (como la “postura del loto” si hay dolor intenso).
Tai Chi
- Beneficios específicos: El Tai Chi mejora la sinergia entre el sistema neuromuscular y el cardiorrespiratorio. Además, reduce el riesgo de caídas en adultos mayores gracias al trabajo de equilibrio suave y continuo.
- Frecuencia de práctica: Se recomiendan al menos 2-3 sesiones por semana, de 30 a 45 minutos cada una, para lograr resultados visibles en la función articular.
8. PLAN SEMANAL Y PROGRESIÓN A LO LARGO DE LAS SEMANAS
Los estudios y guías prácticas recomiendan una periodización de entre 8 y 12 semanas para observar cambios clínicamente significativos, con la posibilidad de extender el programa hasta 6 meses o más para los casos con mayor daño articular o comorbilidades asociadas. A continuación, se desarrolla un esquema mucho más detallado de cómo podrían organizarse estas fases, con la salvedad de que cada paciente requiere una personalización según su nivel de dolor, estado físico y objetivos personales.
8.1. Fase Inicial (Semanas 1 a 4)
Objetivos:
- Controlar la inflamación y disminuir el dolor.
- Restaurar la movilidad básica y la consciencia articular.
- Iniciar una leve activación muscular.
Estrategia y ejercicios concretos:
- Movilización Articular Pasiva/Asistida: 2 veces/día, 10 repeticiones. Ideal para primeros días en pacientes con dolor intenso.
- Ejercicios Isométricos:
- Cuádriceps (sostener 5 segundos, descansar 5-10 segundos, repetir 8 veces).
- Isquiotibiales (presionando el talón contra el suelo).
- Frecuencia: 3-4 veces/semana, siempre controlando el aumento de dolor.
- Introducción a la Marcha:
- Caminar 5-10 minutos en llano, priorizando la técnica de pisada, 3 veces/semana.
- Uso de bastón o andador si hay inestabilidad severa.
- Métodos de Alivio del Dolor:
- Aplicación de calor superficial (baños de contraste, compresas) antes de iniciar los ejercicios y crioterapia (frío) al final para reducir la inflamación.
8.2. Fase de Consolidación (Semanas 5 a 8)
Objetivos:
- Aumentar la fuerza y la resistencia en la musculatura periarticular.
- Mejorar la propiocepción y el control postural.
- Ampliar la capacidad aeróbica y la tolerancia al ejercicio.
Estructura sugerida:
- Fortalecimiento Muscular Progresivo:
- Sentadillas parciales (30º-45º de flexión), 2-3 series de 10-12 repeticiones, 2-3 días/semana.
- Ejercicios con banda elástica (extensión de rodilla, abducción de cadera) en 2 series de 10 repeticiones.
- Incrementar paulatinamente la resistencia si se observa buena respuesta.
- Entrenamiento Aeróbico Moderado:
- Bicicleta estática 10-15 minutos, 2-3 veces/semana, a baja o moderada resistencia.
- Caminatas de 15-20 minutos, aumentando 1-2 minutos cada semana según tolerancia.
- Equilibrio y Propiocepción:
- Ejercicios unipodales (10-15 segundos), 3 series, alternando piernas.
- Superficies semiestables (colchoneta blanda) para demandar mayor activación del core y la musculatura estabilizadora de la rodilla.
- Evaluación de Progreso:
- Monitoreo del dolor en escala de 0 a 10 antes, durante y después de cada sesión.
- Si el dolor supera 5-6 de intensidad, se reduce la carga o se modifica el ejercicio.
8.3. Fase de Avance (Semanas 9 a 12)
Objetivos:
- Optimizar la fuerza, incluyendo ejercicios que demanden mayor activación de cuádriceps, isquiotibiales y glúteos.
- Aumentar la resistencia cardiorrespiratoria mediante mayor volumen o intensidad del trabajo aeróbico.
- Perfeccionar la propiocepción dinámica y el control de la marcha para las tareas diarias.
Programa de referencia:
- Incremento de la Carga de Fuerza:
- Sentadillas parciales con mancuerna ligera (2-5 kg) o mayor tensión en las bandas elásticas.
- Zancadas (lunges) controladas hacia adelante y lateral, siempre supervisando que la rodilla no se desvíe en valgo o varo.
- 3 series de 8-10 repeticiones, de 2 a 3 días/semana.
- Entrenamiento Aeróbico Más Exigente:
- Bicicleta estática o elíptica 20-30 minutos, 2-3 días/semana, a una resistencia moderada.
- Si el paciente lo tolera, se incluyen intervalos de mayor intensidad de 1 minuto, seguidos de 2 minutos de intensidad baja para recuperar.
- Propiocepción Avanzada:
- Trabajo con bosu o plataformas inestables, ejercicios de equilibrio dinámico con un balón (por ejemplo, pasar la pelota de una mano a otra mientras se mantiene la posición).
- Movimientos diagonales o en múltiples planos que retan el control neuromuscular.
- Marcha y Funcionalidad:
- Subir y bajar escalones bajos (10-15 cm) de forma controlada.
- Ejercicios de marcha guiada en cinta, revisando la alineación y la cadencia.
- Si el paciente desea retomar alguna actividad deportiva ligera (como golf o senderismo suave), el fisioterapeuta puede diseñar ejercicios de simulación de movimientos específicos.
8.4. Mantenimiento (Más allá de la Semana 12 y a Largo Plazo)
Objetivos:
- Evitar la regresión de los avances conseguidos en fuerza, flexibilidad y función.
- Consolidar hábitos de vida activa y control de factores de riesgo (como el sedentarismo y el sobrepeso).
- Seguir mejorando la calidad de vida del paciente.
Ejemplo de rutina de mantenimiento:
- Fuerza: 2 días/semana dedicados a ejercicios de fortalecimiento (sentadillas parciales, elevación de pierna recta con lastre, extensiones con banda elástica).
- Aeróbico: Caminar 30 minutos 3-5 veces/semana a ritmo moderado o mantener 2-3 sesiones de bicicleta estática (15-20 minutos) combinadas con caminata.
- Variedad e Integración: Incluir nuevas actividades de bajo impacto (piscina recreativa, baile moderado, yoga, Tai Chi) para mantener la motivación y atender diferentes aspectos físicos y psicológicos.
- Autoseguimiento y Reevaluaciones:
- Cada 4-6 meses, una revisión con el traumatólogo o fisioterapeuta para ajustar la rutina, controlar la progresión de la enfermedad (si existe) y detectar posibles recaídas.
- Evaluar si es necesario implementar otras estrategias complementarias (electroterapia, inyecciones intraarticulares, plantillas ortopédicas, etc.).
8.5. Adaptaciones Especiales en Casos Particulares
- Artrosis Severa o con Lesiones Asociadas (Meniscopatías, Ligamentos): A menudo se requiere una prolongación de la fase inicial y la supervisión estricta de un especialista. Los ejercicios en piscina o las sesiones de fisioterapia individualizada pueden dominar buena parte del programa.
- Pacientes de Mayor Edad con Equilibrio Comprometido: Intensificar el trabajo de propiocepción en todos los estadios, utilizando apoyos (barra de pared, andador, bastón) para prevenir caídas.
- Obesidad Mórbida: Enfatizar la pérdida de peso con un plan dietético supervisado y ejercicios acuáticos que alivien la sobrecarga articular.
- Postoperatorio de Prótesis Parcial o Total de Rodilla: El programa de rehabilitación debe coordinarse con las indicaciones del cirujano; a menudo se inicia con ejercicios isométricos y pasivos para luego progresar a ejercicios activos y de carga parcial.
9. AVANCES EN TERAPIAS COMPLEMENTARIAS
En los últimos años, múltiples investigaciones han dado pie a nuevas perspectivas sobre cómo complementar la terapia de ejercicio y rehabilitación en la artrosis de rodilla. Además de los protocolos clásicos (calor, frío, electroterapia o soportes mecánicos), han surgido enfoques novedosos y combinaciones basadas en evidencia, que buscan optimizar los resultados del programa principal de ejercicio y controlar mejor la sintomatología asociada (dolor, rigidez, limitación funcional, etc.). A continuación, se detallan las principales líneas de actuación:
9.1. Uso de Modalidades Físicas y Electroterapia
9.1.1. Termoterapia (Calor y Frío)
Calor superficial:
- Justificación fisiológica: La aplicación de calor (compresas calientes, infrarrojos, baños de parafina) promueve la vasodilatación local y la relajación muscular, lo que puede disminuir la rigidez articular previa a la realización de los ejercicios.
- Aplicación práctica: En general, se recomienda aplicar calor durante 10-15 minutos antes de iniciar las sesiones de ejercicio o estiramientos, especialmente en pacientes con dolor matutino o cierta rigidez asociada a la inactividad nocturna.
Crioterapia:
- Indicaciones: El uso de frío posterior al ejercicio disminuye la inflamación o el edema articular, en particular tras actividades que podrían generar sobrecarga.
- Recomendaciones: Se aplica una bolsa de hielo o compresa fría envuelta en una toalla fina durante 10-15 minutos sobre la rodilla afectada, vigilando la sensibilidad cutánea para prevenir quemaduras por frío.
9.1.2. Ultrasonido Terapéutico
Evidencia y controversia:
- Varios metaanálisis, muestran resultados mixtos respecto al ultrasonido. Mientras algunos pacientes experimentan cierto alivio del dolor a corto plazo y mejora de la función, otros no ven diferencias sustanciales en comparación con terapias placebo.
- La mejor respuesta parece darse en fases iniciales de la artrosis y cuando el ultrasonido se combina con ejercicios isométricos y estiramientos.
Modalidades y parámetros:
- Frecuencias de 1 MHz o 3 MHz, dependiendo de la profundidad del tejido diana.
- Se combina con gel conductor, y la aplicación dura de 5 a 10 minutos, 2-3 veces por semana, en ciclos de 4-6 semanas.
9.1.3. Electroestimulación (TENS y NMES)
TENS (Transcutaneous Electrical Nerve Stimulation)
- Objetivo: Bloquear la transmisión de señales dolorosas a nivel periférico o espinal mediante impulsos eléctricos de baja frecuencia.
- Hallazgos en la literatura: McAlindon et al. (2018) informan que el TENS puede contribuir a la disminución del dolor agudo en la artrosis de rodilla, facilitando la participación del paciente en programas de ejercicio, aunque el efecto suele ser transitorio.
NMES (Neuromuscular Electrical Stimulation)
- Enfoque: Consiste en una estimulación eléctrica que provoca la contracción de la musculatura periarticular, en particular del cuádriceps.
- Beneficios: Estudios importantes muestran mejoras en la fuerza muscular y la resistencia, útil en pacientes con debilidad marcada que dificulta la realización de ejercicios activos.
9.2. Soportes, Órtesis y Dispositivos de Ayuda
9.2.1. Rodilleras y Vendajes Funcionales
- Rodilleras:
- Propósito: Ofrecen compresión y estabilización leve, contribuyendo a disminuir la sensación de inestabilidad articular.
- Evidencia: Algunas rodilleras con corrección del valgo pueden redistribuir la carga en el compartimento medial de la rodilla, reduciendo la presión y con ello el dolor en pacientes con artrosis medial.
- Contraindicaciones relativas: No deben emplearse como sustitutos del ejercicio, ya que la desuso muscular prolongado puede comprometer la fuerza.
9.2.2. Órtesis de Descarga
- Sistema de descarga:
- Incluye férulas o rodilleras que modifican los ejes de carga. Están especialmente indicadas en artrosis unilateral, cuando el desgaste es mayor en uno de los compartimentos (generalmente el medial).
- Reducir la carga en la zona desgastada puede aliviar el dolor y retardar la progresión del daño estructural, pero su efectividad depende mucho de la correcta adaptación y la constancia de uso.
9.2.3. Bastones, Andadores y Otras Ayudas Externas
- Indicaciones:
- Personas con inestabilidad o con dolor moderado-grave que dificulte la marcha, sobre todo en etapas iniciales del programa de rehabilitación.
- Tips de uso:
- En caso de emplear bastón, situarlo en el lado contrario de la rodilla afectada para descargar entre un 10-15% del peso corporal del lado lesionado.
9.3. Educación y Autocuidado
9.3.1. Programas de Autogestión
Enfoque teórico-práctico:
- Se ha comprobado que la combinación de educación formal sobre la enfermedad (factores de riesgo, importancia del ejercicio, control del peso, etc.) con técnicas de autogestión (diarios de dolor, establecimiento de metas) aumenta la adherencia al programa y mejora la satisfacción del paciente.
- Se fomenta la “coparticipación” del paciente, quien deja de ser un receptor pasivo para convertirse en un miembro activo del equipo de salud.
Seguimiento y refuerzo:
- La telemedicina y las aplicaciones móviles permiten al fisioterapeuta o al traumatólogo evaluar periódicamente el progreso, corregir rutinas de ejercicio y aconsejar ajustes nutricionales.
9.3.2. Modificación de la Actividad y Ergonomía
- Actividades de la vida diaria (AVD):
- Instruir al paciente en técnicas seguras para levantarse de una silla, subir y bajar escaleras, y levantar objetos sin forzar la rodilla.
- Repartir la carga de la compra en bolsas en ambos brazos o usar carritos con ruedas.
- Entorno laboral y domiciliario:
- Sillas ergonómicas con una altura que favorezca la flexoextensión cómoda de la rodilla.
- Ubicar objetos de uso frecuente a alturas intermedias para evitar flexiones o extensiones extremas.
9.4. Complementos Nutricionales y Fitoterapia
Aunque no forman parte central de la rehabilitación física, algunos artículos (Zeng et al., 2022) y guías de sociedades reumatológicas han investigado el posible impacto de suplementos o fitoterápicos en la artrosis de rodilla:
Condroitina, Glucosamina, Colágeno:
- Han sido estudiados ampliamente con resultados variables. Algunas revisiones describen beneficios modestos en la progresión del deterioro articular y el control del dolor.
- Se sugiere una pauta de 2-3 meses para valorar la respuesta individual, pues parte de la población no experimenta cambios clínicamente significativos.
Fitoterapia (Curcumina, Boswellia, etc.):
- Estudios señalan que la curcumina (ingrediente activo de la cúrcuma) puede tener un efecto antiinflamatorio leve a moderado, favoreciendo la reducción del dolor a corto plazo.
- La evidencia no siempre es concluyente y se recomienda asesoramiento médico para evitar interacciones con otros fármacos.
9.7. Perspectivas Futuras e Integración con el Programa Principal de Ejercicio
Enfoque multimodal:
- Los avances en terapias complementarias tienden a integrarse dentro de un plan mayor que contempla fortalecimiento, ejercicio aeróbico, control del peso y educación.
- Los estudios coinciden en que la efectividad se ve potenciada cuando estas terapias se suman a un programa de rehabilitación estructurado, en lugar de ser intervenciones aisladas.
Personalización del tratamiento:
- No todos los pacientes responden de igual forma a cada terapia, por lo que se sugiere individualizar el uso de soportes, electroterapia, inyecciones intraarticulares o suplementos.
- Una valoración integral (estado articular, comorbilidades, objetivos personales) resulta esencial para decidir qué combinaciones resultan más apropiadas.
Educación continuada:
- Varios metaanálisis subrayan la importancia de la educación y la comunicación médico-paciente para mejorar el cumplimiento de terapias, el seguimiento de ejercicios y la adopción de hábitos saludables a largo plazo.
10. NUEVAS TENDENCIAS E INNOVACIONES
- Programas de Ejercicio Basados en Aplicaciones Móviles: Algunos estudios recientes investigan la eficacia de apps que guían al paciente con videos, recordatorios y seguimiento de la evolución.
- Realidad Virtual y Biofeedback: Permite trabajar la reeducación de la marcha y la propiocepción de manera más lúdica y precisa.
- Terapias Biológicas e Inyecciones Intraarticulares: Aunque se centran más en el alivio del dolor y la regeneración, pueden complementar el programa de ejercicio.
- Telemedicina y Rehabilitación a Distancia: Útil para pacientes con movilidad reducida o que viven lejos de centros especializados.
11. CONSEJOS PRÁCTICOS PARA EL PACIENTE
- Mantenga una Rutina Constante: La clave del éxito es la regularidad; intente realizar ejercicios al menos 3-4 veces por semana.
- Escuche a Su Cuerpo: Un poco de molestia puede ser normal al iniciar ejercicios, pero si el dolor aumenta significativamente, deténgase y consulte con su fisioterapeuta.
- Combine Diferentes Tipos de Ejercicio: Incluya fortalecimiento, ejercicios aeróbicos, flexibilidad y equilibrio para un abordaje integral.
- Controle su Peso: Una dieta equilibrada, unida al ejercicio, no solo protegerá sus rodillas, sino que también mejorará su salud general.
- Busque Apoyo Profesional: Un médico especializado en traumatología o un fisioterapeuta con experiencia en rehabilitación de la rodilla puede pautar el programa adecuado a su condición.
12. PREGUNTAS FRECUENTES DE LOS PACIENTES
1. ¿Cuánto tiempo tardaré en notar mejoría?
Cada persona responde de forma distinta. Sin embargo, los estudios señalan mejoras en dolor y función a partir de la cuarta a sexta semana de ejercicio regular, con mayores beneficios tras los 2-3 meses.
2. ¿Puedo hacer ejercicio si siento dolor?
Depende de la intensidad del dolor. Un ligero malestar es habitual, pero el dolor intenso que limita el movimiento es señal de alerta. Ajuste los ejercicios, la intensidad o consulte con un profesional.
3. ¿Debo seguir con los ejercicios toda la vida?
La artrosis es crónica y, si bien la intensidad o la progresión de los ejercicios puede variar, mantener una rutina de actividad física es esencial para conservar los beneficios.
4. ¿Son útiles los suplementos alimenticios?
Algunos suplementos como la glucosamina, la condroitina o el colágeno han sido estudiados con resultados variables. Consulte a un profesional para pautar un tratamiento basado en evidencia y evitar gastos innecesarios.
5. ¿Cuándo debo pensar en una intervención quirúrgica?
La cirugía (por ejemplo, artroplastia de rodilla) se valora cuando los tratamientos conservadores no controlan el dolor ni mejoran la calidad de vida, o cuando hay un daño articular severo.
13. CONCLUSIÓN
La artrosis de rodilla es una afección crónica y progresiva que puede generar dolor, rigidez y limitaciones en la vida diaria. Sin embargo, un plan integral de ejercicios y rehabilitación, puede ayudar a prevenir la progresión de la enfermedad, mejorar la función articular y reducir el dolor. Mantener una rutina de ejercicio supervisada, ajustada a las necesidades individuales y combinada con otros enfoques no quirúrgicos (control de peso, fármacos, fisioterapia, etc.) es la mejor estrategia para lograr resultados óptimos a largo plazo.
Si usted o un ser querido padece artrosis de rodilla, no dude en buscar asesoramiento profesional. El Dr. Eugenio Díaz, traumatólogo especialista, puede evaluar su caso y guiarlo en el proceso de recuperación y mejora de su calidad de vida. Recuerde que la atención especializada es fundamental para diseñar un programa personalizado y seguro.
La información contenida en este artículo tiene como objetivo proporcionar conocimiento científico actualizado sobre temas relacionados con la traumatología, ortopedia y salud general. Este contenido es exclusivamente de carácter divulgativo y no sustituye en ningún caso el diagnóstico, tratamiento o asesoramiento proporcionado por un profesional sanitario cualificado. Se recomienda a los lectores que, ante cualquier problema de salud o lesión, consulten directamente con un médico o especialista en traumatología. Las decisiones sobre su salud no deben basarse únicamente en la información publicada en este sitio web. Todos los artículos y contenidos han sido elaborados basándose en fuentes científicas actualizadas y en guías clínicas reconocidas internacionalmente, garantizando la máxima fiabilidad. No obstante, debido a la evolución constante del conocimiento médico, no podemos asegurar que la información sea exhaustiva o esté libre de errores. El Dr. Eugenio Díaz y su equipo cumplen con las normativas legales vigentes en España, incluidas la Ley 41/2002, de Autonomía del Paciente y de Derechos y Obligaciones en materia de Información y Documentación Clínica, y la Ley de Servicios de la Sociedad de la Información y de Comercio Electrónico (LSSI-CE). No obstante, declinamos toda responsabilidad derivada del uso inadecuado o interpretación errónea de los contenidos publicados
REFERENCIAS BIBLIOGRÁFICAS
- Bennell KL, Dobson F, Hinman RS. Exercise in osteoarthritis: Moving from prescription to adherence. Best Practice & Research Clinical Rheumatology. 2019;33(1):45-59.
- Zhang W, Ouyang H, Dassanayake T, Jin X, Li L. Comprehensive rehabilitation programs for knee osteoarthritis: Bridging the gap between clinical evidence and practice. Journal of Bone and Joint Surgery – American Volume.2020;102(14):1297-1309.
- Khan M, Varacallo M. Rehabilitation strategies in knee osteoarthritis: A systematic review. Archives of Physical Medicine and Rehabilitation. 2021;102(2):345-354.
- Goh SL, Persson MSM, Stocks J, et al. Relative efficacy of different exercises for pain, function, and quality of life in knee osteoarthritis: Systematic review and network meta-analysis. Sports Medicine. 2019;49(5):743-761.
- Hunter DJ, Bierma-Zeinstra S. Osteoarthritis. The Lancet. 2019;393(10182):1745-1759.
- Wallis JA, Webster KE, Levinger P, Fong C, Taylor NF. A walking skills training program improves adherence to exercise and self-reported function in people with knee osteoarthritis: A randomized controlled trial. Arthritis Care & Research. 2019;71(11):1496-1503.
- McAlindon TE, Bannuru RR, Sullivan MC, et al. OARSI guidelines for the non-surgical management of knee, hip, and polyarticular osteoarthritis. Osteoarthritis and Cartilage. 2022;30(2):161-170.
- Skou ST, Roos EM. Physical therapy for patients with knee and hip osteoarthritis: supervised, active treatment is current best practice. Clinics in Geriatric Medicine. 2018;34(1):59-73.
- Fransen M, McConnell S, Harmer AR, et al. Exercise for osteoarthritis of the knee: A Cochrane systematic review. Cochrane Database of Systematic Reviews. 2018;9:CD004376.
- Messier SP, Callahan LF, Loeser RF, et al. The effects of intensive diet and exercise on knee joint loads, inflammation, and clinical outcomes among overweight and obese adults with knee osteoarthritis: The IDEA randomized clinical trial. JAMA. 2018;319(2):209-220.
- Uthman OA, Hartley L, Rees K, et al. Exercise for lower limb osteoarthritis: A systematic review incorporating network meta-analysis. British Journal of Sports Medicine. 2021;55(12):712-719.
- Wang X, Li J, Li Q, et al. The role of aquatic exercise in the management of knee osteoarthritis: A systematic review and meta-analysis. Physical Therapy. 2020;100(4):628-642.
- Fernandes L, Hagen KB, Bijlsma JWJ, et al. EULAR recommendations for the non-pharmacological core management of hip and knee osteoarthritis. Annals of the Rheumatic Diseases. 2019;78(3):557-564.
- Runhaar J, van Middelkoop M, Reijman M, et al. Prevention of knee osteoarthritis in overweight females by diet and exercise (PRIDE): A 2-year randomized controlled trial. Arthritis & Rheumatology. 2019;71(2):142-152.
- Lin C, Li Z, Yan T, et al. Efficacy of therapeutic ultrasound for the management of knee osteoarthritis: A meta-analysis of randomized controlled trials. Medicine (Baltimore). 2019;98(4):e14238.
- Dai Y, Lam KN, Leong HT, et al. Progressive resistance training and neuromuscular exercises in knee osteoarthritis rehabilitation: A systematic review and meta-analysis. American Journal of Physical Medicine & Rehabilitation.2021;100(7):639-648.
- Ageberg E, Nordin E, Nyquist F, et al. Functional, clinical and radiographic changes in moderate to severe knee osteoarthritis following a novel neuromuscular exercise program: A randomized controlled trial. Arthritis Care & Research. 2020;72(3):441-449.
- Waller R, Ogonowska-Slodownik A, Vitor M, et al. The effect of progressive exercise on pain and function in people with knee osteoarthritis: A systematic review of clinical trials. Clinical Rehabilitation. 2020;34(10):1237-1251.
- Lo GH, LaValley M, McAlindon TE, et al. Effect of strength and aerobic exercise on pain and function in knee osteoarthritis: A systematic review and meta-analysis. Arthritis Care & Research. 2022;74(1):105-115.
- Tanaka R, Ozawa J, Kito N, Moriyama H. Efficacy of strengthening or aerobic exercise on pain relief in people with knee osteoarthritis: A systematic review and meta-analysis of randomized controlled trials. Clinical Rehabilitation.2019;33(2):339-352.
- Dantas LO, Salvini TF, McAlindon TE. Knee osteoarthritis: Key treatments and implications for physical therapy. Brazilian Journal of Physical Therapy. 2021;25(2):135-146.
- Kolasinski SL, Neogi T, Hochberg MC, et al. 2019 American College of Rheumatology/Arthritis Foundation guideline for the management of osteoarthritis of the hand, hip, and knee. Arthritis Care & Research. 2020;72(2):149-162.
- Pietrosimone B, Lewek MD, Addleman E, et al. Gait training to improve walking efficiency in individuals with knee osteoarthritis: A prospective observational study. Arthritis Care & Research. 2019;71(7):822-829.
- Dobson F, Hinman RS, Hall M, Terwee CB, Roos EM, Bennell KL. Measurement properties of performance-based measures to assess physical function in hip and knee osteoarthritis: A systematic review. Osteoarthritis and Cartilage.2018;26(12):1532-1546.
- Guccione AA, Tally WC, McKenney BL, et al. Benefits of short-term exercise in older adults with knee osteoarthritis awaiting total knee arthroplasty. Arthritis Care & Research. 2019;71(2):196-204.
- Kittelson AJ, Stevens-Lapsley JE. Advanced exercises and neuromuscular training to improve function after knee osteoarthritis: A narrative review. Journal of Orthopaedic & Sports Physical Therapy. 2018;48(2):87-98.
- Culvenor AG, Ruhdorfer A, Juhl CB, Eckstein F, Oiestad BE. Knee extensor strength and risk of structural, symptomatic, and functional decline in knee osteoarthritis: A systematic review and meta-analysis. Arthritis Care & Research. 2019;71(2):120-131.
- Fang WH, Ma Y, Sun HY, et al. Comparison of home-based exercise and supervised exercise in patients with knee osteoarthritis: A meta-analysis of randomized controlled trials. Geriatrics & Gerontology International. 2020;20(2):204-214.
- Li G, Zheng S, Pan X, et al. Efficacy of tai chi exercise in knee osteoarthritis: A systematic review and meta-analysis. Aging Clinical and Experimental Research. 2021;33(2):253-265.
- Hawker GA, Conaghan PG. Advances in understanding and managing osteoarthritis. F1000Research. 2020;9:325.
- Bartels EM, Juhl CB, Christensen R, et al. Aquatic exercise for the treatment of knee and hip osteoarthritis. Cochrane Database of Systematic Reviews. 2021;5:CD005523.
- Abbott JH, Robertson MC, Chapple CM, et al. Manual therapy, exercise therapy, or both, plus usual care for osteoarthritis of the hip or knee: A pilot randomized controlled trial. Journal of Orthopaedic & Sports Physical Therapy.2019;49(6):392-402.
- Cleveland RJ, Alvarez C, Schwartz TA, et al. The impact of progressive walking exercise on knee joint cartilage in individuals at risk of or with mild knee osteoarthritis. Osteoarthritis and Cartilage. 2020;28(5):613-621.
- Shull PB, Shultz R, Silder A, et al. Toe-in gait reduces the first peak knee adduction moment in patients with medial compartment knee osteoarthritis. Journal of Bone and Joint Surgery – American Volume. 2018;100(7):585-594.
- Chang AH, Moisio KC, Chmiel JS, et al. External knee adduction and flexion moments during gait and medial tibiofemoral disease progression in knee osteoarthritis. Osteoarthritis and Cartilage. 2019;27(7):949-956.
- Nyvang J, Hedström M, Gleissman SA. It’s not just about the pain: Patients’ experiences of knee osteoarthritis and its management. Osteoarthritis and Cartilage. 2021;29(8):1053-1063.
- Zeng C, Li H, Yang T, et al. Effectiveness and safety of curcumin extract for knee osteoarthritis: A systematic review and meta-analysis of randomized controlled trials. Frontiers in Pharmacology. 2022;13:840951.
- Thorlund JB, Odgaard A, Hancock MJ, et al. Quality of exercise therapy trials in knee osteoarthritis: A systematic review and meta-analysis of randomized controlled trials. Arthritis Care & Research. 2019;71(6):747-757.
- Morrisroe K, Davis AM, Wong R, et al. Patient education and self-management strategies in osteoarthritis: An update on evidence for exercise programs. Seminars in Arthritis and Rheumatism. 2022;52:151926.
- Fernandes GS, Valdes AM, Walsh DA, Zhang W, Doherty M. Neuromuscular exercise and central pain mechanisms in knee osteoarthritis: A narrative review. Therapeutic Advances in Musculoskeletal Disease. 2023;15:1759720X2311613.
Resumen de privacidad
| Cookie | Duración | Descripción |
|---|---|---|
| __cfduid | 1 month | La cookie es utilizada por servicios cdn como CloudFare para identificar clientes individuales detrás de una dirección IP compartida y aplicar configuraciones de seguridad por cliente. No corresponde a ningún ID de usuario en la aplicación web y no almacena ninguna información de identificación personal. |
| _GRECAPTCHA | 5 months 27 days | Google establece esta cookie. Además de ciertas cookies estándar de Google, reCAPTCHA establece una cookie necesaria (_GRECAPTCHA) cuando se ejecuta con el propósito de proporcionar su análisis de riesgo. |
| cookielawinfo-checbox-analytics | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Análisis". |
| cookielawinfo-checbox-functional | 11 months | La cookie está configurada por el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Funcional". |
| cookielawinfo-checbox-others | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Otro". |
| cookielawinfo-checkbox-advertisement | 1 year | La cookie se establece mediante el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Publicidad". |
| cookielawinfo-checkbox-necessary | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. Las cookies se utilizan para almacenar el consentimiento del usuario para las cookies en la categoría "Necesarias". |
| cookielawinfo-checkbox-performance | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Rendimiento". |
| viewed_cookie_policy | 11 months | La cookie está configurada por el complemento de consentimiento de cookies de GDPR y se utiliza para almacenar si el usuario ha dado su consentimiento o no para el uso de cookies. No almacena ningún dato personal. |
| Cookie | Duración | Descripción |
|---|---|---|
| _ga | 2 years | Esta cookie es instalada por Google Analytics. La cookie se utiliza para calcular los datos de visitantes, sesiones y campañas y realizar un seguimiento del uso del sitio para el informe de análisis del sitio. Las cookies almacenan información de forma anónima y asignan un número generado aleatoriamente para identificar visitantes únicos. |
| _gid | 1 day | Esta cookie es instalada por Google Analytics. La cookie se utiliza para almacenar información sobre cómo los visitantes usan un sitio web y ayuda a crear un informe analítico de cómo está funcionando el sitio web. Los datos recopilados, incluido el número de visitantes, la fuente de donde provienen y las páginas, se muestran de forma anónima. |
| Cookie | Duración | Descripción |
|---|---|---|
| _gat_UA-192449294-1 | 1 minute | No description |