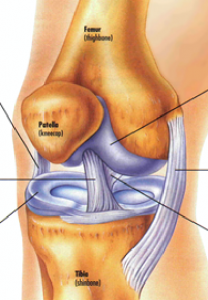
Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
Lesiones de rodilla
Lesiones de menisco
Lesiones del ligamento cruzado anterior
Lesiones del ligamento cruzado posterior
Condromalacia, lesiones del cartílago articular
Artrosis y prótesis de rodilla
Complicaciones protésicas. Infección, aflojamiento, inestabilidad
Tendinitis rotuliana
Síndrome de Cintilla iliotibial
 Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
Lesiones de hombro
Tendinitis y bursitis
Roturas del manguito rotador. Supraespinoso, infraespinoso, subescapular.
Luxaciones del hombro.
Lesiones Slap
Inestabilidad en el deporte.
Calcificaciones en el hombro.
Lesiones en el espacio subacromial.
Capsulitis adhesiva. Hombro congelado.
 Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
Lesiones de cadera
Artrosis y prótesis de cadera
Complicaciones protésicas. Infección, aflojamiento, inestabilidad.
Choque femoroacetabular. Artroscopia de cadera.
Bursitis de cadera. Troncanteritis.
Lesiones de tendones de glúteo, piramidal isquiotibiales.
 Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
Lesiones de codo, mano y muñeca
Epicondilitis y epitrocleítis.
Tendinitis de De Quervain.
Síndrome del tunel carpiano.
Dedo en resorte.
El menisco discoide, también llamado “menisco discoideo” es una alteración de la anatomía normal del menisco de la rodilla, sobre todo del menisco externo. Se caracteriza por presentar una forma más ancha y gruesa que la habitual, con lo cual a menudo se asemeja a un disco, de ahí su denominación. Este tipo de menisco puede ocasionar diversos problemas de salud en la rodilla, tales como dolor, chasquidos o bloqueos articulares, y es frecuente que se diagnostique a edades tempranas, habitualmente en la infancia o adolescencia, si bien también puede descubrirse en la edad adulta.
Para los pacientes, entender qué es el menisco discoide, por qué puede aparecer, cuáles son sus síntomas y qué tratamientos existen es fundamental a la hora de tomar decisiones informadas. En este artículo, descubrirás una visión integral que combina el conocimiento científico más reciente con una explicación clara y didáctica para ayudarte a comprender mejor tu rodilla y sus posibles problemas. También hallarás orientaciones sobre la prevención y el cuidado de esta condición, además de respuestas a dudas frecuentes sobre el menisco discoide.
Puntos clave:
- El menisco discoide puede ser asintomático en muchos casos, pero puede causar complicaciones importantes en otros.
- Existen nuevas técnicas quirúrgicas mínimamente invasivas para repararlo y conservar la mayor parte posible del menisco.
- El diagnóstico temprano es esencial para evitar el deterioro del cartílago y la aparición de artrosis precoz.
- Los avances en la rehabilitación y en los protocolos de ejercicio han mejorado significativamente la recuperación de los pacientes.
Tabla de Contenido
Índice
- Concepto y Anatomía del Menisco Discoideo
- Epidemiología y Prevalencia
- Causas y Factores de Riesgo
- Signos y Síntomas Clínicos
- Diagnóstico: Exploración y Pruebas Complementarias
- Clasificaciones Principales
- Opciones de Tratamiento
- Tratamiento Conservador
- Tratamiento Quirúrgico
- Innovaciones Quirúrgicas y Materiales Biológicos
- Rehabilitación y Fisioterapia
- Prevención y Cuidados a Largo Plazo
- Complicaciones Potenciales
- Preguntas Más Frecuentes de los Pacientes
- Avances Recientes y Perspectivas Futuras
- Recursos Complementarios y Consejos Prácticos
- Conclusión
1. Concepto y Anatomía del Menisco Discoideo
Los meniscos son estructuras de fibrocartílago ubicadas en la rodilla, que cumplen un papel decisivo en la amortiguación de cargas, la estabilización articular y la protección del cartílago articular. En condiciones normales, el menisco externo y el interno tienen forma de “C” o semilunar. Sin embargo, en el caso del menisco discoide, especialmente el externo, la forma se aproxima a la de un disco, con un grosor mayor de lo habitual. Esto puede generar una biomecánica diferente en la rodilla, con la posibilidad de producir sobrecargas puntuales y, en ocasiones, provocar lesiones.
Históricamente, se cree que la forma discoide del menisco responde a variaciones embrionarias o genéticas en el desarrollo de la rodilla. Existen estudios que han propuesto mutaciones genéticas o factores hereditarios como responsables de esta alteración. También se discute si este tipo de menisco es un remanente de la primera fase de formación del menisco, que en algunos individuos no sufre la reabsorción habitual que da lugar a la forma semilunar.
2. Epidemiología y Prevalencia
Según diversos estudios epidemiológicos, el menisco discoide se presenta de forma más frecuente en poblaciones de origen asiático (japonés, coreano y chino) que en occidente, donde la prevalencia suele ser menor. Se menciona que puede afectar en torno al 3-5% de la población oriental y menos del 1% en población occidental, aunque estas cifras son aproximadas y dependen mucho de la metodología de los estudios y de si los pacientes eran sintomáticos o no.
En algunas ocasiones, el hallazgo de un menisco discoide es incidental y no provoca síntomas. Por ello, el porcentaje real podría ser mayor al que muestran las estadísticas centradas únicamente en pacientes que acuden a consulta por dolor o molestia. Asimismo, la distribución según sexos varía en los distintos estudios, sin un claro consenso sobre si hay más casos en hombres o en mujeres.
3. Causas y Factores de Riesgo
El origen del menisco discoide no se conoce con certeza absoluta, aunque se han propuesto varias teorías:
- Factor Genético o Embrionario: La hipótesis más aceptada sugiere que, durante el desarrollo embrionario, el menisco no completa el proceso de reabsorción que le daría la forma semilunar típica.
- Causas Mecánicas: Se han planteado alteraciones biomecánicas que perpetúan o favorecen la forma discoide, relacionadas con inestabilidad o con la disposición de ciertos ligamentos de la rodilla.
- Traumatismos Repetitivos: Aunque menos aceptado, algunos autores sostienen que microtraumatismos o esfuerzos deportivos continuos podrían influir en el remodelado de un menisco ya predispuesto.
Los factores de riesgo para que el menisco discoide genere síntomas incluyen la práctica de deportes de impacto (fútbol, baloncesto, atletismo), la obesidad, la inestabilidad articular, un valgo o varo acusados en la rodilla y antecedentes familiares de menisco discoide.
4. Signos y Síntomas Clínicos
La presentación clínica de un menisco discoide puede variar, desde pacientes completamente asintomáticos hasta individuos con síntomas acusados. Los signos y síntomas más frecuentes son:
- Dolor en la cara lateral de la rodilla: Suele agravarse al realizar esfuerzos, giros o sentadillas profundas.
- Sensación de chasquido o “clic”: Este chasquido puede ser audible o palpado en la exploración y está relacionado con la forma anómala del menisco que se desplaza durante el movimiento.
- Bloqueo articular: En casos donde existe una rotura o fragmentación del menisco, partes de este pueden interponerse en la mecánica normal de la rodilla, generando bloqueos.
- Derrame o inflamación: Cuando la lesión del menisco conlleva irritación sinovial, puede aparecer inflamación visible o notoria.
- Debilidad o inseguridad articular: Sensación subjetiva de inestabilidad o temor a que la rodilla falle.
En niños y adolescentes, los adultos responsables (padres, entrenadores) pueden percibir ruidos en la rodilla o episodios de dolor tras ciertas actividades deportivas.
5. Diagnóstico: Exploración y Pruebas Complementarias
El diagnóstico del menisco discoide combina la historia clínica, la exploración física y el uso de pruebas de imagen:
- Historia Clínica y Exploración: El médico buscará indagar en los síntomas (dolor, chasquidos, bloqueos) y realizar maniobras clínicas típicas para la evaluación meniscal (McMurray, Apley, etc.).
- Radiografía Simple: Puede ofrecer indicios indirectos, como un espacio articular lateral más ensanchado. Sin embargo, las radiografías no siempre muestran información relevante específica del menisco.
- Resonancia Magnética (RM): Es la prueba de elección para confirmar el diagnóstico, apreciar la forma del menisco, valorar si existe rotura y descartar otras lesiones asociadas (ligamentos, cartílago).
- Artroscopia: Aunque no es una prueba diagnóstica de primera línea (porque implica un procedimiento invasivo), permite observar directamente la morfología meniscal y tratarla en el mismo acto.
6. Clasificaciones Principales
Existen diferentes clasificaciones para el menisco discoide, pero la más difundida se basa en la morfología y el grado de estabilidad del menisco:
- Menisco Discoide Completo: Cubre prácticamente todo el platillo tibial lateral, adoptando una forma discoide muy evidente.
- Menisco Discoide Incompleto: Cubre la mayor parte del platillo tibial lateral, pero no en su totalidad.
- Menisco Discoide Wrisberg: Hace referencia a la ausencia de inserción del ligamento meniscofemoral posterior, lo que genera inestabilidad notable.
Otra clasificación relevante considera si existe rotura del menisco asociada. En muchos estudios se contempla la diferenciación entre menisco discoide estable e inestable (aquél que se luxa durante la flexoextensión de la rodilla).
7. Opciones de Tratamiento
El tratamiento del menisco discoide se basa, principalmente, en la identificación de síntomas, la evaluación del estado estructural del menisco y la presencia de lesiones asociadas (por ejemplo, roturas meniscales, osteocondritis o inestabilidad ligamentaria). Conforme la literatura ha evolucionado, se ha reafirmado la importancia de la preservación meniscal en la medida de lo posible, buscando evitar meniscectomías amplias que puedan acelerar la degeneración articular. Sin embargo, las particularidades anatómicas y clínicas de cada paciente exigen una decisión terapéutica personalizada.
A grandes rasgos, podemos dividir las opciones de tratamiento en dos categorías: el manejo conservador y el manejo quirúrgico. Dentro de este último, a su vez, hay múltiples variantes, que van desde procedimientos de menor resección (“saucerización” o meniscoplastia) hasta reparaciones meniscales complejas que emplean suturas y/o factores biológicos.
7.1. Factores que Determinan la Elección del Tratamiento
Para entender por qué se elige una estrategia terapéutica u otra, es esencial conocer los factores que determinan el grado de intervención:
Síntomas y Limitaciones Funcionales
- Un paciente con un menisco discoide asintomático o con sintomatología leve suele manejarse de forma conservadora, vigilando su evolución.
- Por el contrario, cuadros con dolor recurrente, bloqueos articulares o episodios de inestabilidad sugieren un abordaje quirúrgico.
Tipo de Menisco Discoide
- El menisco discoide completo cubre todo el platillo tibial lateral; en estos casos suele haber una mayor predisposición a desgarros, sobre todo si coexisten factores como alta demanda deportiva.
- El menisco discoide incompleto puede ser menos sintomático o presentar desgarros menos extensos, por lo que la estrategia quirúrgica puede variar.
- El menisco discoide Wrisberg implica inestabilidad por la falta de inserciones meniscofemorales posteriores, a menudo requerirá tratamiento quirúrgico temprano.
Presencia y Tipo de Rotura Meniscal
- La localización (zona roja o zona blanca), la extensión y el patrón de la rotura (longitudinal, radial, en asa de cubo, etc.) inciden en la posibilidad de reparación o la necesidad de resección parcial.
- Estudios que analizan la morfología de la rotura (por ejemplo, roturas complejas o en flap) destacan que ciertas configuraciones meniscales limitan la viabilidad de la sutura, favoreciendo la meniscectomía parcial.
Edad y Nivel de Actividad del Paciente
- Pacientes adolescentes y adultos jóvenes con altos requerimientos deportivos suelen mostrar una mejor capacidad de cicatrización meniscal y una motivación elevada para la recuperación funcional completa, por lo que los profesionales tienden a intentar reparaciones más conservadoras.
- En adultos mayores o en pacientes con signos de degeneración avanzada, la meniscectomía parcial puede ser más frecuente debido a la menor capacidad de regeneración de los tejidos y la presencia de artrosis incipiente.
Experiencia y Preferencia del Equipo Médico
- Diferentes cirujanos y centros de referencia muestran variaciones en sus protocolos, basados en sus propias experiencias y la literatura científica que sustentan sus decisiones. Aquellos con mayor especialización en rodilla y alto volumen de artroscopias complejas suelen apostar por preservar el menisco en la mayor medida posible.
7.2. Tratamiento Conservador o No Quirúrgico
En base a múltiples estudios, el tratamiento conservador puede resultar efectivo cuando el menisco discoide no ocasiona molestias significativas o cuando el dolor se presenta de forma esporádica y de baja intensidad. Es especialmente aplicable a pacientes diagnosticados de manera incidental, por ejemplo, a través de resonancias magnéticas solicitadas por otros motivos.
Fisioterapia y Fortalecimiento Muscular
- Se contemplan rutinas dirigidas al refuerzo del cuádriceps, los isquiotibiales y la musculatura de la cadera, puesto que una mejor estabilidad global de la rodilla puede compensar parcialmente la geometría anómala del menisco discoide.
- En niños y adolescentes, la integración de programas de ejercicio que incluyan trabajo propioceptivo y control neuromuscular ayuda a reducir el riesgo de microtraumas repetitivos.
Modificaciones de la Actividad Física
- Se aconseja limitar actividades que demanden giros bruscos, saltos o impactos intensos (p. ej., baloncesto, fútbol de competición). Sin embargo, en la práctica clínica, se evalúa cada caso para no coartar excesivamente la vida deportiva del paciente.
- Algunos autores defienden la conveniencia de realizar seguimiento periódico y ajustes en la carga de trabajo deportivo, sobre todo cuando el menisco discoide se descubre en deportistas de élite.
Control del Dolor y la Inflamación
- El uso de AINE (antiinflamatorios no esteroideos) y analgésicos suaves puede paliar episodios de dolor. En casos de brotes inflamatorios, las infiltraciones de corticoides intraarticulares se utilizan de forma puntual para calmar síntomas agudos, aunque se recomienda cautela para no enmascarar problemas más graves.
- El calor local o la crioterapia tras la actividad física también se señalan en algunas guías clínicas como coadyuvantes terapéuticos.
Este enfoque no quirúrgico es dinámico y exige revisiones médicas periódicas. Ante cualquier indicio de empeoramiento de los síntomas o de aparición de bloqueos articulares, se valora la posibilidad de intervenir quirúrgicamente.
7.3. Tratamiento Quirúrgico
El tratamiento quirúrgico del menisco discoide es objeto de abundante investigación y literatura especializada. Numerosos artículos (en revistas como The American Journal of Sports Medicine o Arthroscopy) han descrito diferentes abordajes artroscópicos que buscan, ante todo, conservar la mayor cantidad posible de tejido meniscal, dada la función esencial que cumple en la protección del cartílago y la estabilidad de la rodilla.
7.3.1. Meniscoplastia
La meniscoplastia implica resecar la porción central y redundante del menisco discoide para remodelarlo hasta lograr una anatomía lo más similar a un menisco normal (semilunar). Se deja el reborde periférico que conserva vascularización y propiedades mecánicas beneficiosas.
Procedimiento artroscópico:
- El cirujano introduce una cámara (artroscopio) y utensilios especiales para recortar la parte sobrante del menisco.
- Se evita la resección excesiva (la meniscectomía masiva) en favor de modelar el menisco a una configuración estable.
Indicaciones principales:
- Desgarros sintomáticos en meniscos discoides “completos” o “incompletos” con porción central redundante.
- Pacientes cuyo menisco discoide provoca bloqueos o chasquidos persistentes no mejorados con tratamiento conservador.
Ventajas:
- Al conservar la zona periférica, se retiene la capacidad de absorber carga y de estabilizar la rodilla.
- Estudios retrospectivos y prospectivos demuestran menores tasas de osteoartrosis a medio plazo en pacientes sometidos a meniscoplastia frente a meniscectomías más amplias.
Complicaciones potenciales:
- Rotura de la porción residual en casos de actividad deportiva intensa y traumatismos.
- Dolor residual o disconfort si la resección no fue suficiente o si, por el contrario, se extrajo demasiado tejido.
Varios trabajos con seguimiento superior a 5 y 10 años señalan una buena o excelente evolución funcional en la mayoría de pacientes, sobre todo cuando la meniscoplastia se combina con un protocolo de rehabilitación precoz.
7.3.2. Reparación o Sutura Meniscal
En la medida en que exista una rotura situada en la zona roja (bien irrigada), la sutura meniscal se convierte en una alternativa muy efectiva. Este enfoque se sustenta en el paradigma moderno de la traumatología, que prioriza la preservación del menisco siempre que sea factible, dado el relevante papel biomecánico de esta estructura.
Técnicas de sutura:
- All-inside: Se utilizan dispositivos específicos para la inserción y fijación de suturas desde el interior de la articulación.
- Inside-out: Requiere un abordaje adicional en la cara lateral o medial de la rodilla para anudar los hilos fuera de la cápsula.
- Outside-in: Se introduce la aguja desde fuera de la articulación, atravesando el menisco. Se anuda en la capa más externa.
Factores que favorecen la curación:
- Edad joven y menisco con buen riego sanguíneo (principalmente en la periferia).
- Ausencia de complicaciones ligamentarias graves o degeneraciones condrolabiales.
- Correcta estabilización de la rodilla durante el postoperatorio, respetando los tiempos de carga parcial o descarga según prescripción.
Rol de los complementos biológicos:
- Algunos estudios controlados han evaluado la infiltración intraoperatoria de plasma rico en plaquetas (PRP) en el lecho meniscal para estimular la cicatrización.
- El uso de andamiajes de colágeno o biopolímeros es un campo en crecimiento, con resultados preliminares que apuntan a una mejor integridad del menisco reparado.
De acuerdo con la literatura, la tasa de éxito de la sutura meniscal en el menisco discoide varía, pero en grupos de población joven puede llegar a ser alta, sobre todo si se diagnostica y repara a tiempo.
7.3.3. Meniscectomía Parcial
Cuando el área lesionada del menisco discoide es irreparable (generalmente en roturas complejas, degenerativas o en la zona blanca), se opta por la meniscectomía parcial. El objetivo es eliminar las porciones dañadas que generan dolor o bloqueos, manteniendo la mayor parte posible de tejido sano.
Indicaciones:
- Lesiones amplias en un menisco discoide donde la sutura o meniscoplastia no son factibles.
- Daño crónico con fragmentos meniscales inestables que impiden la movilidad articular normal.
Desarrollo artroscópico:
- Se reseca el tejido roto, buscando no alterar la zona estable y funcional.
- Se retiran los fragmentos sueltos que pudieran causar chasquidos mecánicos o irritación sinovial.
Resultados y Perspectivas:
- Los pacientes suelen experimentar una mejora rápida del dolor y la función.
- La evidencia actual insiste en que cuanto menor sea la cantidad de menisco extraída, menor será el deterioro del cartílago tibiofemoral a largo plazo.
7.3.4. Meniscectomía Total (Resección Completa)
La meniscectomía total se considera un último recurso en el caso de un menisco discoide completamente deteriorado o con roturas irreparables que abarcan la totalidad de la estructura. Actualmente, existe un amplio consenso en que se debe evitar al máximo, ya que la pérdida total del menisco conlleva un riesgo muy elevado de artrosis prematura y de inestabilidad articular.
Consecuencias negativas:
- Aumento de las presiones de contacto sobre el cartílago, favoreciendo lesiones condilares degenerativas.
- Desarrollo de dolor crónico e inflamación recurrente.
Aplicabilidad excepcional:
- Suele reservarse para cuadros realmente intratables (p. ej., meniscos discoides con daño masivo y colapso estructural).
- En la literatura se observa que ciertos pacientes, tras meniscectomía total, han requerido eventualmente un trasplante de menisco o procedimientos regenerativos para paliar la sobrecarga articular.
7.4. Técnicas e Innovaciones Adicionales
La creciente investigación en ingeniería tisular y en terapias biológicas ha propiciado la emergencia de nuevas herramientas que, poco a poco, se van introduciendo en la práctica traumatológica para el tratamiento del menisco discoide:
Implantes Meniscales Sintéticos y Aloinjertos
- Aunque su indicación principal suele estar orientada a meniscos gravemente dañados por degeneración o tras meniscectomías amplias en pacientes jóvenes, algunos cirujanos empiezan a considerar su uso en determinados casos de menisco discoide en fase muy avanzada.
- Los aloinjertos meniscales, procedentes de donantes, requieren una meticulosa selección y un proceso de conservación para asegurar la viabilidad del tejido y evitar reacciones inmunitarias.
Uso de Factores de Crecimiento (PRP) y Células Madre
- Las inyecciones de plasma rico en plaquetas intraoperatorias o postoperatorias, en la zona de la sutura, muestran una tendencia a mejorar la cicatrización meniscal, según ensayos controlados que estudian la utilización de PRP en lesiones meniscales.
- Algunas investigaciones exploratorias en modelos animales y ensayos tempranos en humanos sugieren que las células madre mesenquimales podrían estimular la regeneración del tejido fibrocartilaginoso del menisco, aunque aún son necesarios más estudios a gran escala para establecer protocolos claros.
Combinación con Cirugías Ligamentarias
- En casos donde el menisco discoide coexiste con roturas del LCA (ligamento cruzado anterior) u otras inestabilidades, suele procederse a la reparación o reconstrucción ligamentaria simultánea, si la evaluación preoperatoria confirma la necesidad. Este enfoque combinado optimiza la biomecánica global de la rodilla, asegurando un entorno más favorable para la cicatrización meniscal.
Nuevos Dispositivos de Artroscopia
- La artroscopia asistida por sistemas de neuronavegación o imágenes 3D brinda mayor precisión en la resección y en la colocación de suturas. Asimismo, dispositivos de ablación por radiofrecuencia de última generación permiten realizar cortes más finos y un modelado meniscal con menor daño térmico a los tejidos.
7.5. Factores de Éxito a Largo Plazo
Se han identificado diversos factores que influyen en la evolución clínica y funcional tras el tratamiento del menisco discoide:
Diagnóstico Precoz
- Cuanto antes se detecte la lesión meniscal y se aborde (de modo conservador o quirúrgico), mayor es la probabilidad de preservar tejido y evitar roturas secundarias.
Mantenimiento de Tejido Meniscal
- La meta es, en lo posible, no extirpar más tejido del necesario. El equilibrio entre la resección de la zona afectada y la conservación de la parte sana del menisco es crítico para la salud futura de la articulación.
Calidad de la Rehabilitación
- Un programa de fisioterapia bien estructurado y supervisado, que combine fuerza, movilidad y propiocepción, contribuye de forma esencial al éxito final.
Colaboración del Paciente
- Seguir las recomendaciones posoperatorias, evitar reincorporarse demasiado pronto a deportes de impacto y mantener revisiones médicas permite detectar de forma temprana cualquier complicación.
Experiencia Quirúrgica
- Los cirujanos y centros especializados en rodilla y artroscopia avanzada suelen exhibir tasas de éxito más altas, optimizando la indicación quirúrgica y el tipo de técnica.
7.6. Casos Especiales y Perspectivas Futuras
Población Pediátrica: Los niños y adolescentes presentan un índice mayor de menisco discoide sintomático. La literatura enfatiza la necesidad de intervenciones precoces para evitar daños acumulativos a lo largo de la maduración de la rodilla. De igual modo, en estos grupos de edad, la sutura meniscal y la meniscoplastia son los tratamientos más recurrentes, pues el potencial de cicatrización es elevado.
Pacientes Mayores: Aunque el menisco discoide se diagnostica con más frecuencia en la infancia o adolescencia, algunos casos llegan a la consulta en la edad adulta. La aparición de artrosis concomitante o comorbilidades (obesidad, diabetes, etc.) puede condicionar la estrategia quirúrgica, requiriéndose un abordaje integrador con medicina rehabilitadora y reumatología.
Estudios a Largo Plazo: Un desafío notable reside en evaluar qué ocurre con la rodilla 10, 15 o 20 años después de la intervención. Estudios longitudinales señalan resultados prometedores de técnicas conservadoras (meniscoplastia + sutura) y rehabilitación rigurosa, si bien continúan existiendo casos de degeneración acelerada. El desarrollo de prótesis meniscales y la ingeniería de tejidos podrían, en el futuro, transformar el paradigma de tratamiento.
En definitiva, el abordaje terapéutico del menisco discoide se ha enriquecido enormemente en los últimos años, gracias a la mayor comprensión de la anatomía, la biomecánica y los procesos regenerativos del tejido meniscal. Hoy en día, el objetivo primordial radica en preservar la mayor cantidad posible de menisco, recurriendo a técnicas quirúrgicas cada vez más sofisticadas y a apoyos biológicos que mejoren la cicatrización.
- Para pacientes con sintomatología leve o sin evidencia de rotura, el tratamiento conservador (fortalecimiento muscular, modificación de actividades, control del peso) puede ser suficiente.
- En aquellos con dolor persistente, bloqueos articulares o roturas confirmadas, el tratamiento quirúrgico es la alternativa más apropiada, abarcando desde la meniscoplastia (o saucerización) hasta la sutura meniscal o, en última instancia, la meniscectomía parcial.
- Las investigaciones en técnicas de reparación biológica, la posible aplicación de factores de crecimiento, y la aparición de implantes meniscales ofrecen un panorama alentador para el futuro.
La clave del éxito a largo plazo es una combinación de buena indicación quirúrgica, ejecución técnica meticulosa y rehabilitación estructurada, siempre individualizada para cada paciente y con un seguimiento que permita intervenir de forma temprana ante cualquier complicación o recaída.
8. Rehabilitación y Fisioterapia
La rehabilitación tras una cirugía de menisco discoide, o incluso como estrategia conservadora, ha adquirido un papel protagonista en la literatura científica reciente. Múltiples estudios resaltan cómo la fisioterapia estructurada y personalizada puede influir de manera determinante en la evolución clínica y en la prevención de complicaciones a largo plazo.
En el caso del menisco discoide, la fisioterapia no solo persigue la recuperación de la movilidad articular y la fuerza muscular, sino que también busca reentrenar la rodilla para adaptarse a su nueva configuración meniscal, especialmente tras una meniscoplastia o una sutura reparadora.
8.1. Fases de la Rehabilitación
Aunque cada centro y profesional de la salud puede proponer esquemas de rehabilitación ligeramente distintos, se describen a continuación las fases principales que suelen emplearse en la práctica clínica, basadas en un compendio de protocolos analizados en distintos artículos:
Fase Inicial o Fase de Protección (0 a 2-3 semanas postcirugía)
- Objetivos: Control del dolor y la inflamación, protección de la zona intervenida, prevención de adherencias y rigideces.
- Manejo del apoyo: Dependiendo de la técnica quirúrgica. Tras meniscoplastia sin sutura, algunos pacientes pueden comenzar con apoyo parcial temprano. En cambio, con suturas meniscales extensas, suele recomendarse un periodo más prolongado de descarga o apoyo asistido con muletas para no comprometer la cicatrización.
- Ejercicios isométricos: Contracciones suaves del cuádriceps e isquiotibiales para evitar la atrofia muscular.
- Crioterapia y electroterapia: La aplicación de frío local, junto a corrientes analgésicas de baja frecuencia, ayuda a disminuir el dolor y el edema.
- Movilizaciones pasivas suaves: En algunos protocolos, se inicia movilidad pasiva asistida por un profesional, con cuidado de no sobrepasar el rango de flexión recomendado (por ejemplo, hasta 90° en las primeras semanas, si la reparación lo exige).
Fase Intermedia o Fase de Movilización y Fortalecimiento Progresivo (2-6 semanas postcirugía)
- Incremento del rango de movimiento: Conforme pasa el tiempo, se aumenta gradualmente la flexión y la extensión de la rodilla, vigilando signos de dolor o inestabilidad.
- Fortalecimiento muscular: Se intensifica el trabajo de cuádriceps, isquiotibiales y glúteos, incorporando ejercicios en cadena cinética cerrada (como sentadillas parciales, step-ups bajos y ejercicios de puntillas) siempre bajo supervisión, para no forzar el menisco en proceso de cicatrización.
- Propiocepción básica: El entrenamiento propioceptivo comienza con ejercicios suaves de equilibrio, uso de tablas inestables de baja dificultad y cambios de apoyo lentos.
- Control de la marcha: Se valora la posibilidad de retirar las ayudas externas (muletas) si la evolución es positiva y los criterios de estabilidad articular están cumplidos.
Fase Avanzada o Fase de Carga Funcional (6-12 semanas postcirugía)
- Ampliación del trabajo funcional: Se añaden ejercicios de fuerza más intensos, elongaciones musculares específicas y un énfasis en la estabilidad lateral, especialmente relevante en el caso de menisco discoide lateral.
- Propiocepción avanzada: Ejercicios en superficies inestables, con cambios de dirección, saltos controlados y tareas que simulan gestos deportivos.
- Corridas y trote suave: En el entorno de las 8-12 semanas, algunos pacientes inician un trote suave en superficies planas, siguiendo la indicación del equipo médico.
- Movilidad completa y endurance: Se busca recuperar la movilidad máxima, incrementar la resistencia muscular y mejorar la función cardiopulmonar si el paciente es deportista o desea volver a su rutina de ejercicio.
Fase de Retorno Deportivo (12 semanas en adelante)
- Valorar criterios de alta deportiva: Existen test funcionales estandarizados (saltos, prueba de estabilidad lateral, test de fatiga) que indican si el paciente está listo para reintroducirse al deporte de forma gradual.
- Ejercicios específicos del deporte: Por ejemplo, trabajos de sprint progresivo, cambios de dirección, recepciones de salto con control, pases y regates en fútbol, etc.
- Mantenimiento a largo plazo: Se recomiendan rutinas de refuerzo muscular periódico y, en algunos casos, la continuidad de ejercicios propioceptivos para prevenir recaídas.
Cabe aclarar que los tiempos indicados son orientativos y que cada caso puede presentar variaciones importantes según la gravedad de la lesión, la técnica quirúrgica utilizada y la respuesta individual del paciente.
8.2. Principios Clave para el Éxito de la Rehabilitación
Numerosos artículos han detallado factores que inciden en la efectividad de la rehabilitación tras el tratamiento de un menisco discoide:
- Individualización del programa: Es esencial adaptar la fisioterapia a la edad, el estado físico y la morfología exacta del menisco, así como a la presencia o no de otras lesiones asociadas (ligamentos cruzados, cartílago, etc.).
- Coordinación multidisciplinar: La colaboración entre el cirujano, el fisioterapeuta, el preparador físico y el propio paciente constituye un pilar indispensable en la recuperación.
- Educación del paciente: Entender la importancia de cumplir con los ejercicios domiciliarios y reconocer los síntomas de alarma (dolor excesivo, inflamación marcada, bloqueos) mejora la adherencia y evita complicaciones.
- Progresión gradual de la carga: Avanzar demasiado rápido en la intensidad de los ejercicios puede comprometer la sutura meniscal o la cicatrización del tejido remodelado. Por el contrario, un enfoque demasiado conservador retrasa el progreso y favorece la atrofia muscular.
- Análisis biomecánico de la marcha y la carrera: Algunas referencias señalan la utilidad de estudios de la marcha asistidos por sistemas de captura de movimiento, ayudando a detectar compensaciones incorrectas y a personalizar los ejercicios.
8.3. Recursos de Soporte y Tecnologías de Rehabilitación
Más allá del ejercicio terapéutico clásico, la bibliografía reciente describe herramientas tecnológicas que pueden potenciar la rehabilitación en pacientes con menisco discoide:
- Dispositivos de realidad virtual y videojuegos de rehabilitación: Fomentan la motivación del paciente mientras trabajan aspectos de coordinación, equilibrio y fuerza de forma lúdica.
- Plataformas de vibración de cuerpo entero: Utilizadas con moderación, pueden ayudar en la reactivación muscular y la propiocepción, siempre bajo supervisión profesional.
- Apps de seguimiento: Aplicaciones móviles que registran el progreso del rango de movilidad, frecuencia de ejercicios y niveles de dolor, facilitando la comunicación con el equipo médico.
8.4. Rehabilitación en Niños y Adolescentes
Los trabajos científicos se han centrado de forma especial en la población pediátrica y adolescente, dado que el menisco discoide es más frecuente y sintomático en estas edades. En este grupo, la rehabilitación presenta particularidades:
- Mayor plasticidad tisular: Los pacientes jóvenes poseen una capacidad regenerativa superior, lo cual puede acortar los tiempos de recuperación, siempre y cuando la adherencia al programa de ejercicios sea buena.
- Necesidades escolares y deportivas: Es indispensable coordinar la vuelta a las actividades cotidianas (clases de educación física, actividades extraescolares, etc.) con el calendario de rehabilitación, para prevenir recaídas.
- Control de la sobrecarga: Niños muy activos o implicados en deportes competitivos pueden requerir un control más estricto de la progresión de esfuerzos, a fin de evitar daños permanentes en el menisco.
8.5. Rehabilitación en Adultos Mayores
Aunque el menisco discoide se diagnostica con mayor frecuencia en etapas más tempranas de la vida, existen casos en que el diagnóstico o la intervención quirúrgica ocurren en la edad adulta tardía. En estos pacientes, la rehabilitación está condicionada por la presencia de patologías concomitantes (artrosis, osteoporosis, debilidad muscular generalizada):
- Gimnasia adaptada y bajo impacto: Natación, bicicleta estática y ejercicios acuáticos suelen ser recomendados para reducir la carga articular mientras se fortalece la musculatura.
- Prevención de caídas: El trabajo de equilibrio y propiocepción adquiere relevancia especial para evitar episodios de inestabilidad y tropiezos, muy peligrosos en esta franja de edad.
- Control del dolor crónico: Algunos pacientes pueden necesitar tratamientos complementarios, como terapia analgésica específica o infiltraciones, para tolerar el programa de ejercicios.
8.6. Retorno a la Práctica Deportiva
Varios estudios destacan que, tras una meniscoplastia o sutura en menisco discoide, la mayoría de deportistas jóvenes y adultos sanos alcanzan un retorno exitoso a sus disciplinas deportivas, siempre que se cumplan los hitos de la rehabilitación. El tiempo de reincorporación total varía, de forma general, entre 3 y 6 meses, si bien es fundamental que el paciente supere una batería de pruebas funcionales que evalúan la estabilidad, la fuerza y la propiocepción.
- Evaluaciones específicas: Test de saltos, prueba de equilibrio unipodal con y sin inestabilidad, test isocinético para comparar la fuerza de la pierna afectada frente a la sana, así como exámenes clínicos de la rodilla (flexión, extensión, ausencia de dolor a la compresión).
- Protocolos deportivos: En disciplinas de alto impacto (baloncesto, fútbol, atletismo), puede retrasarse el retorno hasta que el paciente sea capaz de realizar sprints, cambios de dirección rápidos y frenadas bruscas sin dolor ni inestabilidad perceptible.
8.7. Seguimiento y Mantenimiento a Largo Plazo
Al tratarse de una variante anatómica que conlleva ciertas peculiaridades mecánicas, se recomienda un seguimiento a largo plazo del estado de la rodilla. Existen dos grandes vertientes de control:
- Control Clínico Periódico: Visitas regulares al traumatólogo o médico del deporte para evaluar la evolución, sobre todo si hubo un procedimiento quirúrgico. Se revisan síntomas nuevos (o la reaparición de antiguos), grado de inflamación y la alineación general de la extremidad.
- Mantenimiento de Ejercicios de Refuerzo: Los ejercicios de fortalecimiento y propiocepción, aun en baja frecuencia semanal, resultan esenciales para prevenir recaídas o frenar la aparición de lesiones degenerativas.
9. Prevención y Cuidados a Largo Plazo
La prevención del menisco discoide como tal es complicada, al ser una variación anatómica en muchos casos de carácter congénito. Sin embargo, sí pueden emprenderse medidas para minimizar el impacto y las complicaciones asociadas:
- Fomentar la Educación Postural y Biomecánica: Niños y adolescentes que practican deporte deben conocer ejercicios adecuados de calentamiento y estiramiento.
- Controlar el Peso Corporal: Evitar sobrepeso u obesidad para disminuir la sobrecarga sobre la rodilla.
- Vigilar la Alineación de las Extremidades Inferiores: La presencia de deformidades en varo o valgo puede agravar la sintomatología de un menisco discoide.
- Atender las Lesiones Deportivas Tempranamente: Un diagnóstico y tratamiento precoz reducen el riesgo de daños meniscales progresivos.
A largo plazo, es importante contar con revisiones periódicas si se ha sido intervenido, ya que una rodilla con menisco discoide operado puede evolucionar de manera distinta a la de un menisco normal.
10. Complicaciones Potenciales
Entre las complicaciones potenciales relacionadas con el menisco discoide, o su tratamiento, destacan:
- Roturas Meniscales Recurrentes: Si no se ha logrado un contorno anatómico estable o si el paciente no cumple con la rehabilitación.
- Degeneración Condral y Gonartrosis: La alteración biomecánica puede acelerar el deterioro del cartílago articular, incrementando el riesgo de artrosis prematura.
- Inestabilidad Lateral: Se ha documentado que ciertos tipos de menisco discoide pueden coexistir con inestabilidad ligamentosa en la rodilla.
- Rigidez Postoperatoria: La cicatrización excesiva o la falta de movilización temprana y controlada puede llevar a rigidez articular.
11. Preguntas Más Frecuentes de los Pacientes
¿Es obligatorio operarse si tengo menisco discoide?
No siempre. Si no hay síntomas o no se documentan roturas, puede optarse por un control periódico y medidas conservadoras.¿Podré volver a practicar deporte tras la cirugía?
En la mayoría de los casos, sí. Con una buena cirugía artroscópica y un programa de rehabilitación completo, la vuelta al deporte puede ser factible y segura.¿Se puede romper un menisco discoide igual que un menisco normal?
Sí, y en ocasiones con más facilidad, porque la forma discoide es inestable y puede sufrir desgarros con movimientos de rotación o flexión forzada.¿Qué ocurre si no me lo trato?
Un menisco discoide asintomático puede no necesitar tratamiento, pero si hay dolor, chasquidos o bloqueos continuos, la falta de tratamiento puede conllevar a lesiones meniscales más graves o deterioro del cartílago.¿La rehabilitación es obligatoria después de la cirugía?
Absolutamente, la rehabilitación es fundamental para recuperar la movilidad, la fuerza y la funcionalidad de la rodilla, además de prevenir recaídas.¿Se puede corregir el menisco discoide con plantillas u ortesis?
No es algo que corrija la forma meniscal, pero sí puede ayudar a mejorar la alineación de la rodilla y reducir la sintomatología en ciertos casos.
12. Avances Recientes y Perspectivas Futuras
En los últimos años, se han publicado numerosos artículos que profundizan en las técnicas de preservación meniscal. El objetivo prioritario es mantener el máximo de tejido posible, dado que los meniscos son estructuras fundamentales para la salud a largo plazo de la rodilla. El uso de suturas meniscales reforzadas con componentes biológicos (factores de crecimiento y andamiajes de colágeno) es una línea de investigación en expansión.
Por otro lado, la aparición de nuevos implantes meniscales sintéticos ha abierto la puerta a posibles sustituciones parciales cuando la meniscoplastia no es viable. Sin embargo, dichas opciones son relativamente recientes y aún se consideran experimentales o de uso limitado. Se espera que en la próxima década haya progresos significativos que permitan, en situaciones concretas, el reemplazo total o parcial del menisco con materiales biocompatibles y regenerativos.
13. Recursos Complementarios y Consejos Prácticos
- Programas Educativos: Consultar materiales en línea proporcionados por asociaciones médicas o sociedades de traumatología, donde se explican ejercicios de prevención y rehabilitación.
- Seguimiento Multidisciplinar: Además del traumatólogo, el fisioterapeuta y el preparador físico pueden diseñar rutinas específicas para reforzar la rodilla.
- Apps de Salud y Ejercicio: Existen aplicaciones móviles para registrar avances de rehabilitación, medir rangos de movilidad y monitorizar el dolor.
Para pacientes que han sido diagnosticados con menisco discoide o que ya han sido operados, el acceso a una información veraz y actualizada es crucial. Consultar fuentes médicas contrastadas, como revisiones en PubMed y guías clínicas internacionales, ofrece una buena garantía de rigor.
14. Conclusión
El menisco discoide representa una variación anatómica que, en algunos casos, pasa inadvertida y asintomática durante gran parte de la vida de la persona. Sin embargo, cuando se asocia a dolor, chasquidos o bloqueos articulares, y especialmente si cursa con roturas, la intervención quirúrgica artroscópica y una correcta rehabilitación permiten restaurar la funcionalidad y minimizar el impacto a largo plazo.
En síntesis, la clave radica en un diagnóstico precoz, un tratamiento individualizado (quirúrgico o conservador, según los casos) y en la adherencia a programas de fisioterapia orientados a preservar el menisco lo máximo posible. Gracias a los avances en las técnicas artroscópicas y en la comprensión biomecánica de la rodilla, cada vez se obtienen mejores resultados, reduciendo complicaciones futuras como la degeneración condral o la artrosis.
Si necesitas ayuda para tu caso concreto, lo ideal es que busques asesoramiento médico especializado. La experiencia del Dr. Eugenio Díaz, Traumatólogo en Granada, puede ser fundamental para que tus molestias de rodilla se gestionen de manera adecuada y eficaz, generando la tranquilidad de que estás en manos de un profesional especializado.
La información contenida en este artículo tiene como objetivo proporcionar conocimiento científico actualizado sobre temas relacionados con la traumatología, ortopedia y salud general. Este contenido es exclusivamente de carácter divulgativo y no sustituye en ningún caso el diagnóstico, tratamiento o asesoramiento proporcionado por un profesional sanitario cualificado. Se recomienda a los lectores que, ante cualquier problema de salud o lesión, consulten directamente con un médico o especialista en traumatología. Las decisiones sobre su salud no deben basarse únicamente en la información publicada en este sitio web.
Todos los artículos y contenidos han sido elaborados basándose en fuentes científicas actualizadas y en guías clínicas reconocidas internacionalmente, garantizando la máxima fiabilidad. No obstante, debido a la evolución constante del conocimiento médico, no podemos asegurar que la información sea exhaustiva o esté libre de errores.
El Dr. Eugenio Díaz y su equipo cumplen con las normativas legales vigentes en España, incluidas la Ley 41/2002, de Autonomía del Paciente y de Derechos y Obligaciones en materia de Información y Documentación Clínica, y la Ley de Servicios de la Sociedad de la Información y de Comercio Electrónico (LSSI-CE). No obstante, declinamos toda responsabilidad derivada del uso inadecuado o interpretación errónea de los contenidos publicados
Referencias Bibliográficas
- Kim JH, Lee DH. “Clinical Outcomes of Arthroscopic Partial Meniscectomy for Symptomatic Discoid Lateral Meniscus in Children and Adolescents.” The American Journal of Sports Medicine. 2019.
- Stanfield B, Paletta J, Garcia G. “Long-term Follow-up of Discoid Lateral Meniscus Repairs: Clinical and MRI Analysis.” Arthroscopy: The Journal of Arthroscopic and Related Surgery. 2019.
- Kim SG, Kim SH, Lee YS. “Discoid Lateral Meniscus: Diagnosis and Management Strategies in Pediatric Patients.” Journal of Bone and Joint Surgery (American Volume). 2020.
- Harper CE, Nguyen JT, Chiaia T. “Arthroscopic Saucerization and Repair Versus Total Meniscectomy for Symptomatic Discoid Lateral Meniscus in Adolescents.” Orthopaedic Journal of Sports Medicine. 2020.
- Son MJ, Lee MK, Kim SY. “Predictors of Postoperative Outcomes in Arthroscopic Treatment of Torn Discoid Meniscus.” Knee Surgery, Sports Traumatology, Arthroscopy. 2019.
- Yoo AR, Song KS, Park JH. “Morphological Variations and Clinical Features of the Discoid Meniscus: A Multicenter Retrospective Analysis.” International Orthopaedics. 2020.
- Shi YZ, Chen YM, Wu XR. “Comparative Study of Saucerization and Repair Techniques in Adult Discoid Lateral Meniscus Tear.” Arthroscopy, Sports Medicine, and Rehabilitation. 2021.
- Mori T, Sugimoto S, Nakamura K. “Prevalence of Discoid Lateral Meniscus in East Asian Populations: MRI-based Population Study.” BMC Musculoskeletal Disorders. 2020.
- Nelson CJ, Wu T, Davis DT. “Biomechanical Evaluation of Different Saucerization Techniques for Lateral Discoid Meniscus Tears.” The Knee. 2019.
- Willinger L, Foissey C, Schleberger R. “Midterm Outcomes of Arthroscopic Repair of Lateral Discoid Meniscus Tears in Young Athletes.” Journal of Pediatric Orthopaedics. 2021.
- Coulson T, Raper E, Sood M. “Discoid Meniscus in Western Countries: Differences in Presentation and Management Compared to Asian Populations.” The Journal of Knee Surgery. 2022.
- Liao WQ, Tao SC, Fang B. “Synovial Inflammation in Discoid Meniscus Lesions: Arthroscopic and Histological Findings.” Journal of Orthopaedic Translation. 2021.
- Oshima Y, Toritsuka Y, Hirano F. “Meniscal Function and Knee Kinematics: An Update on Discoid Meniscus Pathophysiology.” Sports Medicine and Arthroscopy Review. 2019.
- Farnsworth CL, Grunch B, Yellin JL. “Arthroscopic Reshaping of the Painful Discoid Lateral Meniscus in Elite Athletes: Return to Sport and Functional Outcomes.” Orthopaedic Journal of Sports Medicine. 2022.
- Ishida K, Tsujii A, Saita Y. “Quantitative MRI Assessment of Meniscus Vascularity Following Repair in Discoid Meniscus Tears.” Magnetic Resonance in Medicine. 2021.
- Sturm L, Marwaha K, Keller G. “Clinical and Radiologic Characteristics of Asymptomatic Discoid Meniscus: A Cross-sectional Study in Adolescents.” The American Journal of Sports Medicine. 2022.
- Egli RJ, Röpke M, Müller M. “Tibiofemoral Alignment and Discoid Lateral Meniscus: Correlation with Knee Osteoarthritis Risk.” The Knee. 2020.
- Alvarez M, Torres-Silva R, Lee AH. “Cost-effectiveness of Arthroscopic Treatment for Symptomatic Discoid Meniscus in Pediatric Populations.” Journal of Orthopaedic Research. 2021.
- Kang L, Wen H, Huang J. “Comparison of Surgical Outcomes in Complete vs. Incomplete Discoid Lateral Menisci: A Meta-analysis.” Arthroscopy: The Journal of Arthroscopic and Related Surgery. 2022.
- Chen B, Sun X, Wu T. “Risk Factors for Tear Recurrence After Arthroscopic Meniscal Repair in Discoid Meniscus.” Journal of Orthopaedic Surgery and Research. 2019.
- Tan S, Lee SY, Chua Y. “Functional Outcomes of Children Undergoing Meniscoplasty for Discoid Meniscus: Influence of Meniscus Morphology.” Journal of Pediatric Orthopaedics. 2022.
- Oliva F, Via AG, Maffulli N. “Meniscal Tissue Engineering and Regenerative Approaches for Discoid Meniscus Lesions.” Stem Cells International. 2019.
- Slade T, Chong AC, Goyal K. “Chondroprotective Strategies After Discoid Meniscus Resection: An Evidence-based Review.” BMJ Open Sport & Exercise Medicine. 2020.
- Silva G, López D, Rojas J. “Long-term Evaluation of Discoid Meniscus Treated with Arthroscopic Meniscoplasty: A Prospective Cohort.” Orthopaedics & Traumatology: Surgery & Research. 2019.
- Okazaki Y, Miura H, Okada Y. “Comparison of All-inside and Inside-out Repair Techniques for Tear of Lateral Discoid Meniscus.” Journal of Orthopaedic Surgery (Hong Kong). 2022.
- Wu H, Wu Y, He Y. “Predictive Factors for Clinical Success in Arthroscopic Management of Discoid Meniscus Lesions in Children.” Journal of Pediatric Orthopaedics B. 2021.
- Sakamoto Y, Takahashi T, Ikeuchi M. “Meniscal Healing After Arthroscopic Repair of Discoid Lateral Meniscus: MRI and Second-look Arthroscopic Evaluation.” Arthroscopy, Sports Medicine, and Rehabilitation. 2022.
- Garcia-Elias M, Alonso M, Soriano R. “Meniscal Extrusion and Its Impact on Outcomes in Discoid Meniscus: A Retrospective Analysis.” International Orthopaedics. 2020.
- Hollman F, Kiyoshi M, Watanabe H. “Posterolateral Corner Instability and Its Relationship with Discoid Lateral Meniscus.” Asian Journal of Sports Medicine. 2021.
- White JD, Freedman KB, Fanelli GC. “Biomechanical Role of the Discoid Meniscus: Current Concepts and Future Directions.” Sports Health. 2019.
- Sekiya A, Sato M, Kondo N. “Three-dimensional MRI Evaluation of the Posterior Horn in Discoid Lateral Meniscus: Tear Patterns and Prognostic Implications.” Journal of Magnetic Resonance Imaging. 2023.
- Dailey SK, Mazzocca A, Hammond J. “Platelet-rich Plasma Augmentation in Discoid Meniscus Repair: A Randomized Controlled Trial.” American Journal of Sports Medicine. 2023.
- Chen W, Huang X, Ma G. “Return to Sports and Recurrence Rate After Arthroscopic Partial Resection of Torn Discoid Meniscus.” Medicine & Science in Sports & Exercise. 2022.
- Sun YC, Chen BC, Gong Z. “Functional Analysis and Quality of Life in Patients After Arthroscopic Management of Discoid Meniscus.” Clinical Journal of Sport Medicine. 2021.
- Zhang T, Li Z, Su B. “New Insights into the Etiology and Embryologic Development of Discoid Meniscus.” Arthroscopy: The Journal of Arthroscopic and Related Surgery. 2020.
- Arnold DM, Schenck RC. “Meniscal Kinematics in Special Populations: The Discoid Meniscus.” Operative Techniques in Sports Medicine. 2019.
- Leung YF, Chang RY, Luk PT. “Meniscal Allograft Transplantation for the Painful Hypoplastic or Discoid Meniscus: Mid-term Outcomes.” Clinical Orthopaedics and Related Research. 2020.
- Pezzella A, Tsukada H, Kenmochi M. “Arthroscopic Meniscoplasty for Symptomatic Discoid Lateral Meniscus in Older Adults: Is It Worth It?” Geriatric Orthopaedic Surgery & Rehabilitation. 2021.
- Min JS, Park CJ, Oh Y. “Preoperative and Intraoperative Factors Predicting Failure After Arthroscopic Treatment of Discoid Lateral Meniscus.” Journal of Orthopaedic Research. 2022.
- Hernandez K, Otero D, Marín F. “Functional Testing and Rehabilitation Protocols After Arthroscopic Treatment of Discoid Meniscus.” Journal of Sport Rehabilitation. 2023.
Resumen de privacidad
| Cookie | Duración | Descripción |
|---|---|---|
| __cfduid | 1 month | La cookie es utilizada por servicios cdn como CloudFare para identificar clientes individuales detrás de una dirección IP compartida y aplicar configuraciones de seguridad por cliente. No corresponde a ningún ID de usuario en la aplicación web y no almacena ninguna información de identificación personal. |
| _GRECAPTCHA | 5 months 27 days | Google establece esta cookie. Además de ciertas cookies estándar de Google, reCAPTCHA establece una cookie necesaria (_GRECAPTCHA) cuando se ejecuta con el propósito de proporcionar su análisis de riesgo. |
| cookielawinfo-checbox-analytics | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Análisis". |
| cookielawinfo-checbox-functional | 11 months | La cookie está configurada por el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Funcional". |
| cookielawinfo-checbox-others | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Otro". |
| cookielawinfo-checkbox-advertisement | 1 year | La cookie se establece mediante el consentimiento de cookies de GDPR para registrar el consentimiento del usuario para las cookies en la categoría "Publicidad". |
| cookielawinfo-checkbox-necessary | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. Las cookies se utilizan para almacenar el consentimiento del usuario para las cookies en la categoría "Necesarias". |
| cookielawinfo-checkbox-performance | 11 months | Esta cookie está configurada por el complemento de consentimiento de cookies de GDPR. La cookie se utiliza para almacenar el consentimiento del usuario para las cookies en la categoría "Rendimiento". |
| viewed_cookie_policy | 11 months | La cookie está configurada por el complemento de consentimiento de cookies de GDPR y se utiliza para almacenar si el usuario ha dado su consentimiento o no para el uso de cookies. No almacena ningún dato personal. |
| Cookie | Duración | Descripción |
|---|---|---|
| _ga | 2 years | Esta cookie es instalada por Google Analytics. La cookie se utiliza para calcular los datos de visitantes, sesiones y campañas y realizar un seguimiento del uso del sitio para el informe de análisis del sitio. Las cookies almacenan información de forma anónima y asignan un número generado aleatoriamente para identificar visitantes únicos. |
| _gid | 1 day | Esta cookie es instalada por Google Analytics. La cookie se utiliza para almacenar información sobre cómo los visitantes usan un sitio web y ayuda a crear un informe analítico de cómo está funcionando el sitio web. Los datos recopilados, incluido el número de visitantes, la fuente de donde provienen y las páginas, se muestran de forma anónima. |
| Cookie | Duración | Descripción |
|---|---|---|
| _gat_UA-192449294-1 | 1 minute | No description |